Eur Radiol:如何应用斑块特征和血流动力学差异预测缺血性卒中的临床预后?
2021-04-17 shaosai MedSci原创
脑卒中是全球第二大常见死亡原因,缺血性卒中约占全部卒中的80%。颈动脉或颅内动脉粥样硬化是缺血性脑卒中发生的重要原因。

脑卒中是全球第二大常见死亡原因,缺血性卒中约占全部卒中的80%。颈动脉或颅内动脉粥样硬化是缺血性脑卒中发生的重要原因。不稳定性斑块发生破裂的风险很高,有研究表明,不稳定性斑块的存在与远端血管栓塞或脑血流不足有关。根据MRI评估,在三分之一弥散加权成像(DWI)为阴性的短暂性脑缺血发作(TIA)患者中,可以通过灌注加权成像(PWI)检测到急性缺血性病变,这提示部分诊断为TIA的患者存在梗死和临床恶化的潜在风险,而这些TIA患者大多数也存在动脉粥样硬化斑块。有研究表明,与TIA患者相比,梗死患者卒中复发的风险更高。因此,评估脑卒中和TIA患者斑块特征和血流动力学的差异有利于记你一步解释疾病进展及预测临床预后。
高分辨率血管壁MR (VW-MR)成像是一种表征颅内动脉粥样硬化斑块的有效的非侵入性影像学手段,斑块重构、形态、斑块负荷等斑块特征被认为是缺血性发作的罪魁祸首。然而,很少有研究应用斑块特征对TIA和不可逆性脑梗死患者进行区分,结合斑块特征和血流动力学的分析也十分有限。
近日,发表在European Radiology杂志的一项研究探讨了缺血性脑卒中和短暂性脑缺血发作(TIA)患者大脑中动脉(MCA)斑块和血流动力学特征的差异,并建立了缺血性脑卒中和神经损伤的预测模型。

本研究回顾性分析了2016年9月至2018年8月接受高分辨率血管壁成像检查的67例发生MCA区急性缺血性事件的患者。根据弥散加权成像和神经系统检查将患者分为卒中组和TIA组。计算斑块特征和顺行评分(AnS)。灌注扩散快速处理软件获取Tmax > 6.0-s容积。采用多因素logistic回归分析和多元线性回归分析,建立不可逆梗死的发生及临床严重程度的预测模型。
卒中组45例,TIA组22例。两组间斑块长度、斑块内出血(IPH)、增强、AnS、Tmax > 6.0-s体积差异均有统计学意义(p < 0.05)。IPH和AnS是脑卒中患者的独立预测因子(p分别为0.020和0.034)。Tmax > 6.0-s体积、IPH、高血压和AnS与美国国立卫生研究院卒中量表(NIHSS)评分高有相关性(p均< 0.05,R = 0.725,校正后R2 = 0.494)。
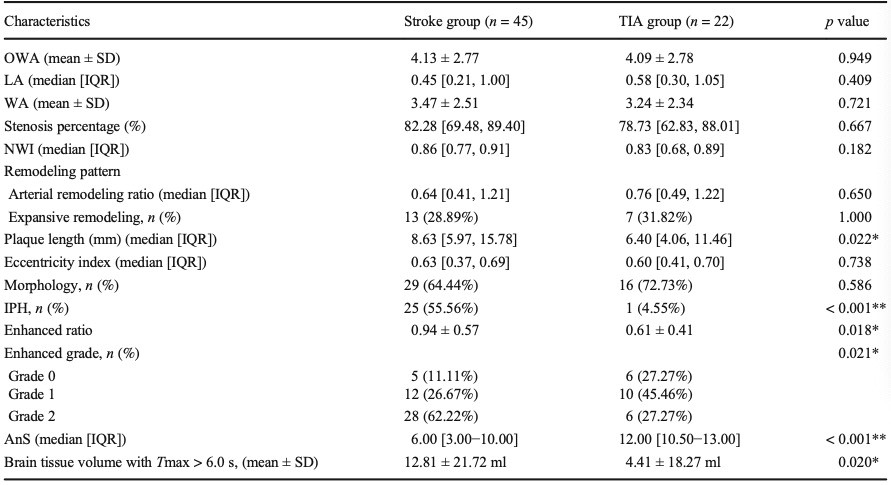
表1卒中组和TIA组的斑块特征。
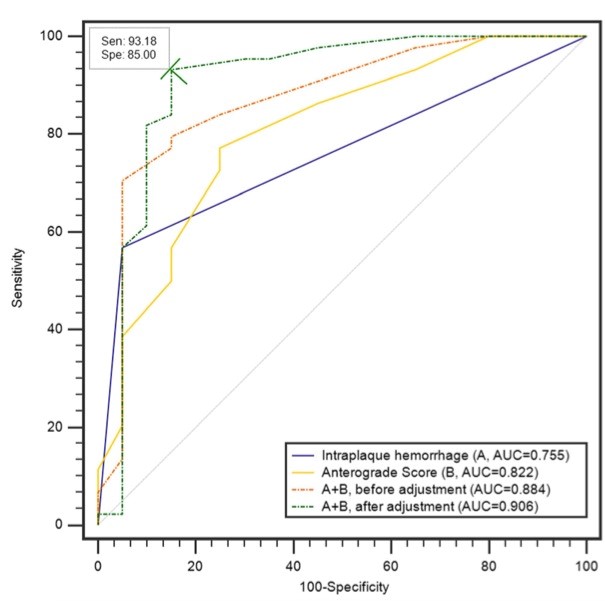
图 使用斑块特征和顺行评分(AnS)检测卒中发生的叠加的受试者工作特征曲线。斑块内出血(IPH)、AnS以及根据年龄、性别、卒中高危因素调整前后的IPH和AnS组合的AUC分别为0.755、0.822、0.884和0.906。IPH和AnS组合后的AUC显著高于IPH (95%CI 0.060-0.234, Z = 3.299, p = 0.001)和AnS (95%CI 0.017-0.184, Z = 2.368, p = 0.018)。
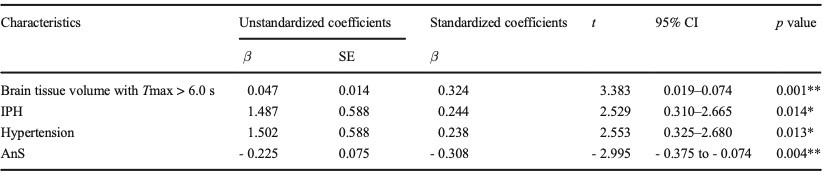
表2 缺血性脑卒中参数的多元线性回归分析。
本研究表明,较长的斑块长度、IPH、较高的MCA斑块增强等级、较低的AnS和较大的Tmax > 6.0-s体积与缺血性卒中的相关性比TIAs更强。此外,IPH和AnS的评估在预测缺血性脑卒中的发生方面十分有价值。最后,本研究提供了一个预测NIHSS得分的多参数模型,为预测缺血性脑卒中和TIA患者的临床预后提供了有价值的影像学方法。
原始出处:
Song Liu,Ruowei Tang,Weiwei Xie ,et al. Plaque characteristics and hemodynamics contribute to neurological impairment in patients with ischemic stroke and transient ischemic attack.DOI:10.1007/s00330-020-07327-1
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#缺血性卒#
56
#血流动力#
99
#缺血性#
48
#斑块#
60
#血流动力学#
61
#临床预后#
56
卒中虽然是临床上常见病,溶栓,取栓等血管内治疗也很成熟,但是仍然有很多未知问题有待认知!
71