文献速递:预防IBD的生活方式因素
2023-03-03 消化界 消化界 发表于安徽省
生活方式是炎症性肠病的一个相关因素。目前认为环境因素、饮食因素可能是炎症性肠病发病的危险因素,高脂肪、高胆固醇饮食都会增加炎症性肠病患病风险,某些食物还会加剧炎症性肠病的病情。
生活方式是炎症性肠病的一个相关因素。目前认为环境因素、饮食因素可能是炎症性肠病发病的危险因素,高脂肪、高胆固醇饮食都会增加炎症性肠病患病风险,某些食物还会加剧炎症性肠病的病情。2022年底,发表在Gut(2021IF=31.793)的文章证实了改变生活方式可以预防IBD的发生。
背 景
炎症性肠病(IBD)在全球范围内,尤其是新兴工业化国家的发病率正在增加。IBD与巨大的社会成本相关,美国每年人均医疗成本约23000美元。因此,预防IBD可大幅降低与疾病相关的发病率和医疗成本。但目前还没有预防IBD发展的策略。
改变生活方式的风险因素是一种预防慢性疾病的方法。之前的观察性研究已确定了几个与IBD相关的生活方式因素,但改变这些因素是否能成为一种有效的预防策略尚不清楚。因此,我们本次研究的主要目的是评估改变生活方式因素可以预防克罗恩病(CD)和溃疡性结肠炎(UC)的发病比例。
Research Method
研 究 方 法
研究人群:主要队列纳入208070名来自三个前瞻性队列的参与者:护士健康研究(NHS:n=72290;NHSII:n=93909)和卫生专业人员随访研究(HPFS:n=41871)。参与者完成了评估生活方式因素、拟人化数据和病史的基线和两年期问卷调查。这些队列的随访率始终超过85%。
三个大型欧洲队列也从外部验证了我们的结果:瑞典乳房x线摄影队列(SMC;n=37275)、瑞典男性队列研究(CoSM;n=40810)和欧洲癌症与营养前瞻性调查(EPIC;n = 404144)。在基线时(1997年,SMC和CoSM, 1992-1999年,EPIC)通过所有队列的自我管理问卷收集了详细的医疗、生活方式和饮食信息。
生活方式风险因素和其他协变量的评估:非饮食因素,包括BMI、IBD家族史、阑尾切除术史(自我报告)、体育活动、吸烟状况和非甾体抗炎药(NSAID)使用情况,通过基线和随访问卷进行评估。膳食因素,包括每日蔬果和红肉摄入量,纤维摄入量(克)以及n3:n6多不饱和脂肪酸(PUFA)摄入量的比例,使用每4年SFFQ报告的摄入量频率和哈佛食物成分数据库计算营养水平数据。
数据处理:根据已知的生活方式风险因素,为CD和UC创建了可修改的风险评分(MRS;0-6)。每个风险因素与CD或UC之间的关联,以及用于计算MRS的“低风险”标准的定义请见表1。对于每个参与者,我们给每个不符合其低风险标准的因素赋1分,再对总MRS加和。因此得分越高,疾病特异性风险因素的数量越多。当0-1组中CD和UC病例太少时,低风险组(参考组)定义为0-1或0-2分
表1 可改变风险因素与克罗恩病或溃疡性结肠炎之间的关联,以及用于计算可改变风险评分(MRS)的“低风险”标准的定义
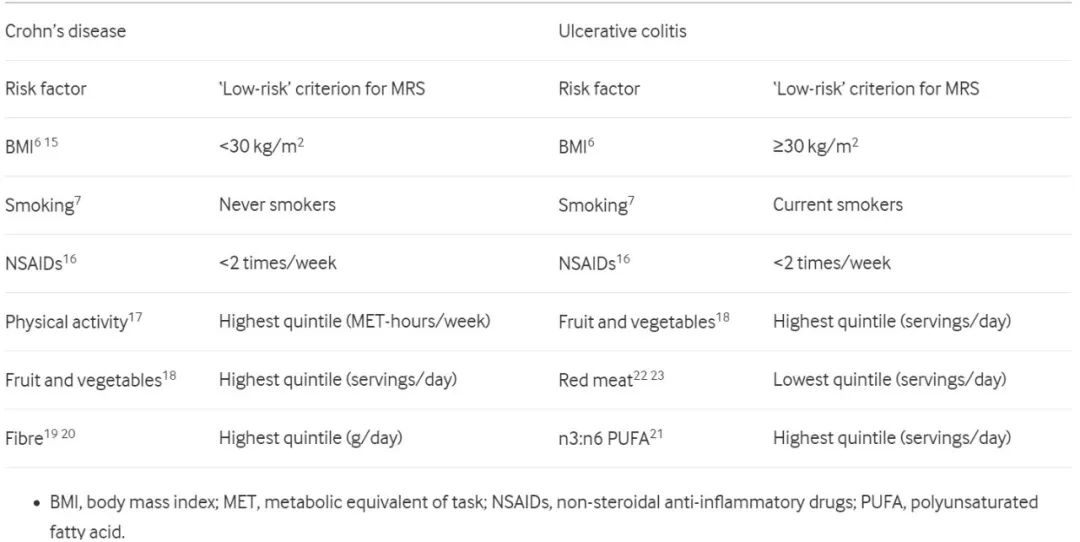 我们还构建了健康生活方式评分(HLS),以评估美国卫生与健康部(HHS)和美国农业部(USDA)《美国人膳食指南》(Dietary Guidelines for Americans)以及AHA《健康生活指南》对健康生活方式建议的遵守情况。我们为满足的每一项健康标准赋1分,再进行加和计算HLS。得分越高,生活方式越健康。健康组(参考组)定义为7 - 9分。
我们还构建了健康生活方式评分(HLS),以评估美国卫生与健康部(HHS)和美国农业部(USDA)《美国人膳食指南》(Dietary Guidelines for Americans)以及AHA《健康生活指南》对健康生活方式建议的遵守情况。我们为满足的每一项健康标准赋1分,再进行加和计算HLS。得分越高,生活方式越健康。健康组(参考组)定义为7 - 9分。
计算CD和UC的PAR。PAR可以解释为假设存在因果关系,如果所有个体都属于低风险组或健康组,则每个队列中本可以预防的病例比例。
我们还进行了几项探索性和敏感性分析。首先,研究MRS和IBD之间的关系是否因性别而异。其次,使用生活方式因素的细化分类得出加权MRS评分(范围6-30),并使用得分最低15%的个人作为参考。第三,估计个别可修改风险因素的部分PAR。第四,由于先前报道的加工肉摄入与IBD风险之间的关联,我们重复了初步的分析,用加工肉摄入代替红肉摄入,以计算UC-MRS,并在推导CD-MRS时包含加工肉的术语。最后,为证明我们的评分相对特定于IBD,我们进行了证伪分析
Result
结 果
随访超过5 117 021人年(NHS, HPFS: 1986-2016;NHSII: 1991-2017),共纳入346例CD和456例UC。
证伪分析得到了预期的结果。
CD和UC的风险分别随着CD-MRS(Ptrend<0.0001)和UC-MRS(
Ptrend=0.008)每增加一个点而增加。我们的研究结果对女性和男性都是相似的(所有Pinteraction>0.19)。坚持低MRS可预防42.9% (95% CI:12.2%-66.1%)的CD和44.4% (95% CI:9.0%-69.8%)的UC病例。


坚持健康的生活方式可预防61.1%(16.8%–84.9%)的CD和42.2%(1.7%–70.9%)的UC病例。
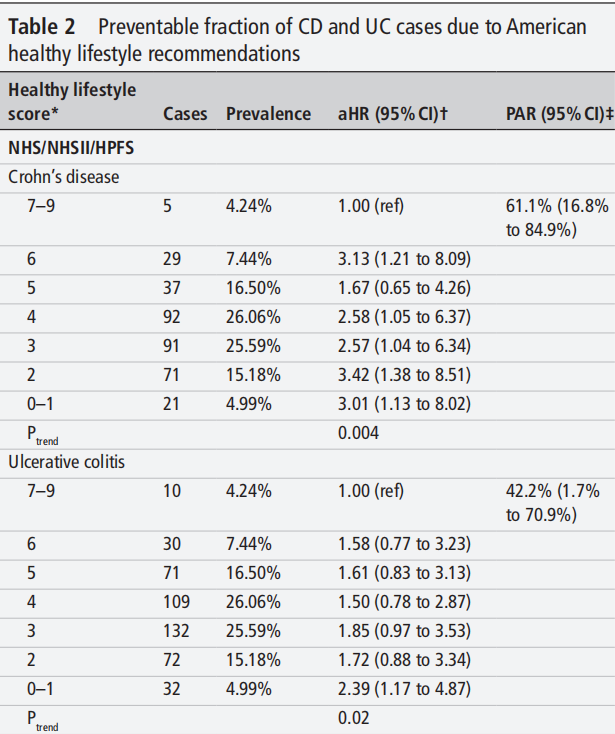
当将加工肉类的摄入纳入CD-MRS和UC-MRS的推导时,这些发现类似。
在使用加权标准定义MRS的敏感性分析中,坚持低MRS(得分最低的15%)可预防41.0%(17.5%-60.0%)的CD和27.7%(7.5%-45.7%)的UC。
基线数据也证实了我们的主要发现。在合并的NHS、NHSII和HPFS队列中,坚持低基线MRS可预防36.5%(5.3%-61.3%)的CD和35.9%的UC(11.2% ~ 56.5%)。
在我们的验证队列中,坚持低MRS和健康的生活方式可预防43.9%~51.2%和48.8%~60.4%的CD和20.6%~27.8%和46.8%~56.3%的UC病例。
此外,我们探讨了在主要队列中,个人生活方式因素对CD和UC风险的影响。低纤维摄入使CD的PAR达到最大(27.9%),其次是过去或现在吸烟(14.4%)和低体力活动(12.9%)。低果蔬摄入对UC的PAR贡献最大(20.1%),其次是吸烟史(18.0%)和低n3:n6 PUFA(11.0%)。相比之下,患有IBD家族史的CD患者的PAR为12.2%(8.0%–16.2%),而UC患者的PAR为8.8%(5.4%–12.1%)。
Conclusion
结 论
在美国和欧洲的六个队列研究中,可以证实很大一部分CD和UC风险可以通过改变生活方式风险因素或坚持健康的生活方式来预防。需要进一步的前瞻性介入研究来确定生活方式改变是否对IBD的一级预防有效,特别是在高危人群和年轻发病人群中。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













不错,学习了
48
不错,学习了。
51