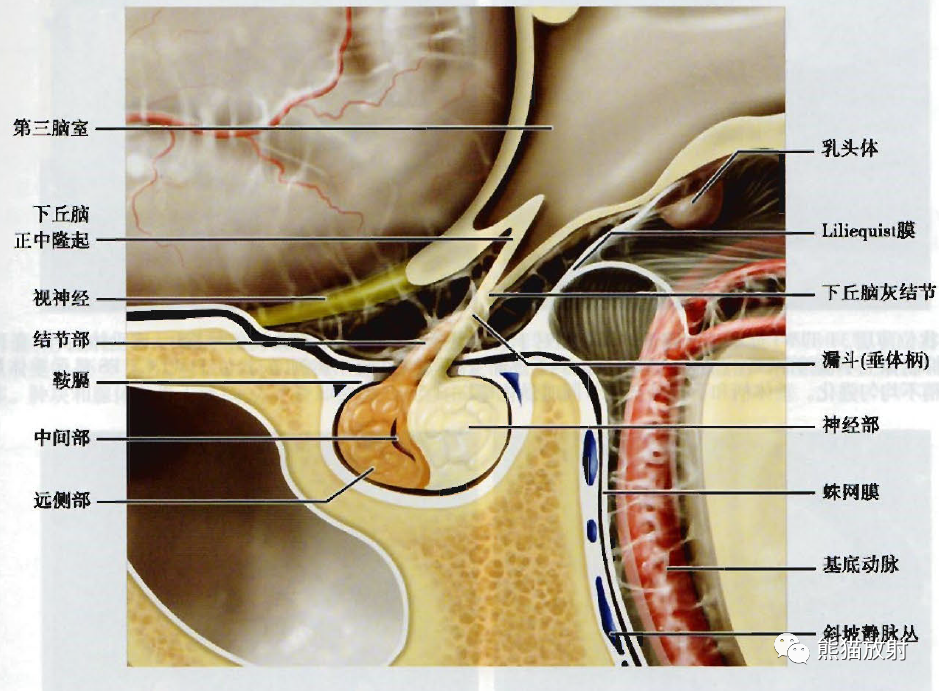
垂体丨正常表现 & 垂体瘤丨影像诊断
垂体增生丨临床特点及MRI表现
垂体增生
概述
垂体高度的正常上限随年龄、性别不同而变化
-
妊娠/哺乳期女性:12mm
-
月经期年轻女性:10mm
-
男性、绝经期女性:8mm
-
婴儿、儿童:6mm
非生理性增生见于
-
甲状腺功能减退症、Addison病或其他靶腺功能衰竭
-
某些神经内分泌肿瘤
影像
-
垂体增大且均匀强化,上缘凸起
最佳技术为高分辨MR:
-
矢状位/冠状位T1、冠状位T2
-
动态增强冠状位T1WI
-
矢状位的增强脂肪抑制T1WI/冠状位T1WI
-
层厚3~4mm
主要的鉴别诊断
-
垂体大腺瘤
-
垂体微腺瘤
-
淋巴细胞性垂体炎
-
静脉淤血
病理
-
生长激素细胞常弥漫性增生,见于神经内分泌肿瘤
-
泌乳素细胞增生:弥漫多于结节状
-
促肾上腺皮质激素细胞增生:结节状或弥漫性
-
促甲状腺激素细胞增生:长期原发性甲状腺功能减退,可伴泌乳素细胞增生
-
促性腺激素细胞增生(如Turner,Klinefelter)

(左)冠状位图像显示生理性垂体增生。腺体均匀增大,上缘轻度凸起。
(右)一例内分泌功能正常的27岁女性,冠状位T1WI C+MR显示垂体向上凸起,高度为10mm。此为年轻女性月经期的正常生理性增生。 (左) 一例28岁哺乳期女性,冠状位T1WI C+MR显示典型的生理性垂体增生。腺体上缘轻度凸起,高度近14mm。
(左) 一例28岁哺乳期女性,冠状位T1WI C+MR显示典型的生理性垂体增生。腺体上缘轻度凸起,高度近14mm。
(右) 随访1年后,冠状位T1WI C+MR显示垂体外观正常,产后的生理性增生存在缓解期。
淋巴细胞性垂体炎
概述
-
淋巴细胞性垂体炎(LH),腺垂体炎,原发性垂体炎,垂体柄炎
-
垂体前叶的特发性炎症
影像
-
垂体柄增厚(>2mm,“从上到下”逐渐变细的正常形态消失)
-
有/无垂体增大
-
75%显示垂体后叶“亮斑”消失
-
显著、均匀强化
-
可有邻近硬膜或蝶窦粘膜增厚
主要的鉴别诊断
-
垂体增生
-
大腺瘤(泌乳素瘤)
-
转移瘤
-
结节病
-
垂体性“侏儒”
临床要点
-
围产期女性出现头痛、多种内分泌激素缺乏
-
中年男性出现尿崩症(淋巴细胞性漏斗神经垂体炎)
-
平均年龄:女性35岁,男性45岁
-
M:F=1:8~9
-
常有自限性
-
未经诊断和治疗的LH可死于全甲状腺功能减退
-
保守治疗(皮质类固醇激素、激素替代治疗)
诊断纲要
-
LH可类似腺瘤
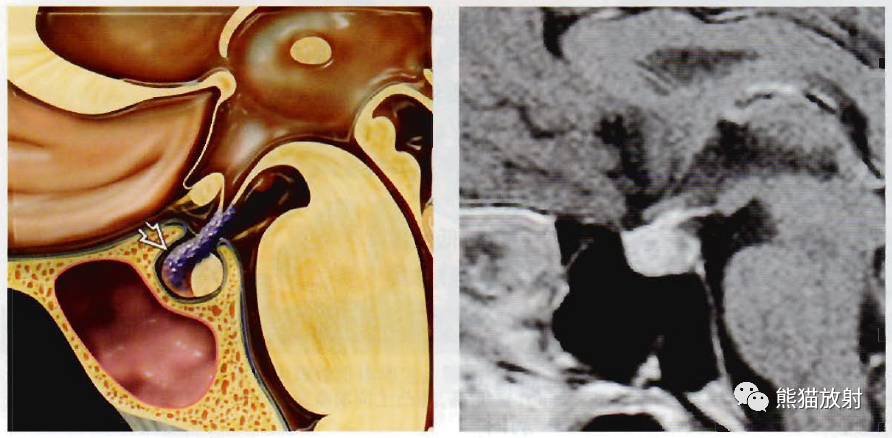
(左)矢状位图显示淋巴细胞性垂体炎。请注意漏斗柄增厚,并向垂体前叶浸润(箭)。
(右)一例表现为头痛、多种内分泌激素缺乏的41岁围产期女性,矢状位T1WI C+FS MR显示垂体和漏斗柄增大,是淋巴细胞性垂体炎的典型MRI表现。皮质类固醇激素和内分泌替代治疗后病灶恢复。
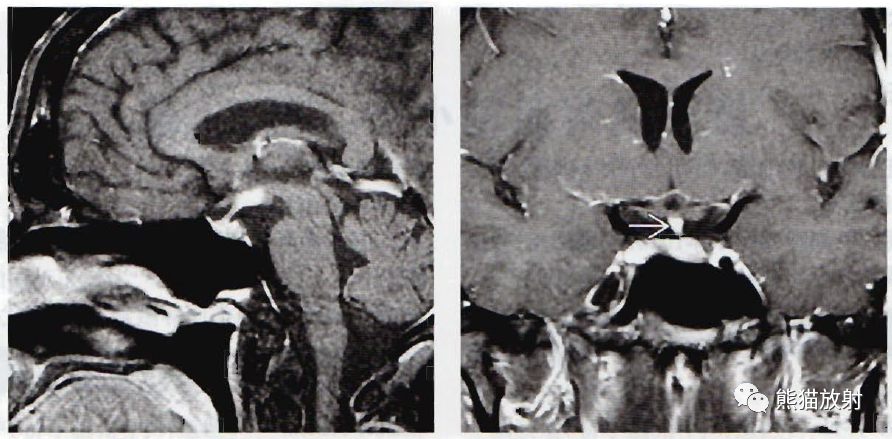 (左) 一例患尿崩症的中年男性,矢状位T1WI C+FS MR显示漏斗柄稍增厚,下丘脑病灶浸润强化。影像学诊断为结节病vs淋巴细胞性垂体炎。活检证实为淋巴细胞性垂体炎。(右) 一例患尿崩症的50岁男性,冠状位T1WI C+MR显示漏斗柄上段(箭)轻度球状增大。诊断为淋巴细胞性漏斗神经垂体炎。
(左) 一例患尿崩症的中年男性,矢状位T1WI C+FS MR显示漏斗柄稍增厚,下丘脑病灶浸润强化。影像学诊断为结节病vs淋巴细胞性垂体炎。活检证实为淋巴细胞性垂体炎。(右) 一例患尿崩症的50岁男性,冠状位T1WI C+MR显示漏斗柄上段(箭)轻度球状增大。诊断为淋巴细胞性漏斗神经垂体炎。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言