STM:背靠背两篇Science子刊论文,李红良团队破解脂肪肝炎治疗困境
2021-12-17 崔雪芹 中国科学报
非酒精性脂肪肝是目前最常见的肝脏疾病,全球患病人数近20亿,且发病率呈快速增长趋势。据统计,非酒精性脂肪肝炎(以下简称“脂肪肝炎”)患者10-15年内发生肝硬化的概率高达15%-25%。
非酒精性脂肪肝是目前最常见的肝脏疾病,全球患病人数近20亿,且发病率呈快速增长趋势。据统计,非酒精性脂肪肝炎(以下简称“脂肪肝炎”)患者10-15年内发生肝硬化的概率高达15%-25%。因此,脂肪肝炎治疗药物临床需求迫切,预计2030年其全球市场规模将达到350亿美元。
乙酰辅酶A羧化酶(ACC)是目前最有潜力的脂肪肝炎治疗靶点,其抑制剂可明显改善肝脏脂肪化、炎症和纤维化,之前的ACC抑制剂因会导致血脂升高的严重副作用,大大阻碍了其临床应用。
2021年12月16日,武汉大学李红良教授团队在 Science 子刊 Science Translational Medicine 期刊发表了两篇封面论文。这也是该期刊创刊以来首次背靠背同时发表两篇来自同一研究团队的文章。
该研究突破性解决了靶向ACC的副作用问题,破解了靶向ACC治疗脂肪肝炎的困境,为ACC抑制剂的开发提供了重要的理论基础,更为靶向ACC治疗脂肪肝炎提出了切实可行的方向。
李红良教授表示:“我们是用了10年持续攻关才破解了这一心血管代谢性疾病重大临床问题。”


李红良团队一直致力于脂肪肝炎等重大临床问题的研究。
该研究揭示了脂肪肝炎发生发展的核心机制,发现12-脂氧合酶(ALOX12)是脂肪肝炎进程的关键促进因子,ALOX12可直接靶向ACC1,特异性精准调控ACC1溶酶体降解途径。
根据这一发现,李红良团队开发出一个全新的小分子化合物,可精准靶向ALOX12-ACC1蛋白相互作用,促进ACC1蛋白降解,显着抑制脂肪肝炎发展,而且更重要的是不引起高血脂等副作用。
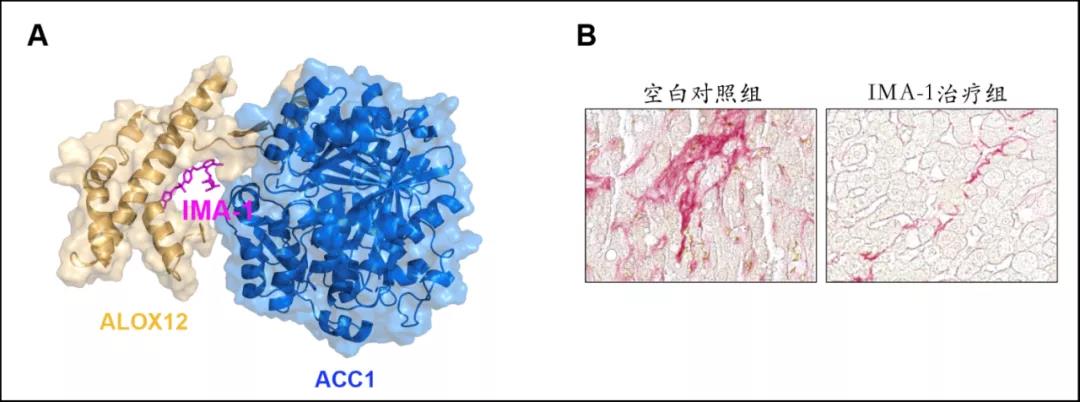
图A. IMA-1抑制ALOX12和ACC1蛋白互作结构图;图B. IMA-1治疗脂肪肝炎效果(红色染色区域代表肝脏纤维化程度)
目前,我国非酒精性脂肪肝患病率已超过30%,成为重大公共健康问题和严重社会医疗负担。脂肪肝还是众多心血管疾病、代谢疾病、肿瘤等的重要风险因素,一旦发展到非酒精性脂肪肝炎,将显着增加肝硬化、肝癌、肝衰竭等肝病风险。
鉴于脂肪肝炎的庞大患病基数、严重健康危害和强烈临床需求,辉瑞、礼来、吉利德、诺和诺德等全球药企加快布局研发该领域新药。
破解非酒精性脂肪肝这一关系到数十亿人身体健康和生命安全的重大临床问题,绝非一日之功, 在一步一步的探索中,科学家们慢慢接近真相。
近年来,李红良团队重点围绕ALOX12开展了系列研究,发现ALOX12是肝脏和心脏缺血再灌注损伤的核心驱动因子,明显加重器官炎症和损伤程度;并开发出小分子抑制剂,在小鼠、猪、猴模型中全面证实了靶向ALOX12的小分子药物治疗器官损伤的安全性和有效性。相关研究发表在 Nature Medicine 和 Cell Metabolism,为提高器官缺血再灌注损伤的预后提供了新的治疗靶点与策略。
原始出处:
XIAO-JING ZHANG, et al. Multiple omics study identifies an interspecies conserved driver for nonalcoholic steatohepatitis. SCIENCE TRANSLATIONAL MEDICINE, 15 Dec 2021, Vol 13, Issue 624.
XIAO-JING ZHANG, et al. A small molecule targeting ALOX12-ACC1 ameliorates nonalcoholic steatohepatitis in mice and macaques. SCIENCE TRANSLATIONAL MEDICINE, 15 Dec 2021, Vol 13, Issue 624.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#困境#
80
#STM#
83
#SCIE#
61