临床研究|尿肝型脂肪酸结合蛋白(L-FABP)对慢加急性肝衰竭短期预后的预测价值
2024-12-23 临床肝胆病杂志 临床肝胆病杂志 发表于陕西省
本研究拟在诊断明确的ACLF人群中探讨L-FABP的预后预测价值。
慢加急性肝衰竭(ACLF)是指在慢性肝病基础上出现的急性肝功能恶化,以肝内肝外器官衰竭和高病死率为主要特征的临床综合征。肝衰竭的发病机制复杂,相关生物标志物的探索有助于预测疾病的转归。免疫和炎症相关指标[可溶性CD163(sCD163)、可溶性甘露糖受体、尿中性粒细胞明胶酶相关脂蛋白],氧化应激相关指标[晚期氧化蛋白产物(AOPP)]以及肝再生相关指标[甲胎蛋白(AFP)]可用于预测疾病转归及预后。
肝型脂肪酸结合蛋白(L-FABP),也称为FABP-1,是一种内源性抗氧化蛋白,在肝脏中大量表达。在健康的肝脏环境中,L-FABP作为脂肪酸代谢的关键调节因子在肝细胞中发挥作用。作为肝脏内唯一表达的脂肪酸结合蛋白(FABP),L-FABP水平的改变与非酒精性脂肪性肝病、对乙酰氨基酚诱导的急性肝衰竭、肝移植排斥反应的发生发展密切相关。此外,L-FABP也在近曲小管上皮细胞中表达,因此,尿液L-FABP水平被用作多种肾脏疾病的生物标志物,如急性肾损伤(AKI)和慢性肾脏疾病。在肝病中,尿L-FABP可作为肝硬化失代偿患者疾病进展与预后的生物标志物。然而,目前L-FABP在ACLF患者中的作用及预测价值尚未得到充分评估。因此,本研究拟在诊断明确的ACLF人群中探讨L-FABP的预后预测价值。
1资料与方法
1.1 研究对象
研究对象来源于一个评估ACLF患者血小板功能的前瞻性、多中心队列。纳入标准:(1)病因不限的慢性肝病患者;(2)18~80岁;(3)符合亚太肝病学会(APASL)发布的ACLF诊断标准的患者。排除标准:(1)其他原因所致胆红素上升,包括但不限于急性胆囊炎、胆道梗阻性疾病、胆结石急性发作;(2)4周内服用过免疫抑制剂、大剂量糖皮质激素类药物、抗血小板药、抗凝药;(3)1周内急性失血导致的血小板快速减少;(4)入院前若任意一种失代偿持续超过1个月;(5)入院前或在院期间诊断为肝癌或其他器官恶性肿瘤;(6)妊娠女性及哺乳期女性;(7)合并其他慢性疾病,包括但不限于肾脏原发疾病所致肾功能不全(CKD 5期)、心脏原发病所致功能不全(NYAH Ⅳ级)、呼吸系统原发病所致呼吸功能衰竭(呼吸机辅助呼吸)、神经系统原发病所致昏迷(GCS<8分);(8)无入院基线血液或尿液样本。
1.2 研究方法
入院时收集所有患者的人口学和临床数据。留取基线尿液和血浆样本。肝硬化失代偿患者按照国际指南进行管理。对患者进行3个月的随访,并在此期间对患者疾病进展进行评估。通过电话随访或医疗文书记录,确定最终结局。根据患者预后,将其分为生存组和死亡组。死亡组仅包括随访期间死亡的患者。
1.3 相关标准
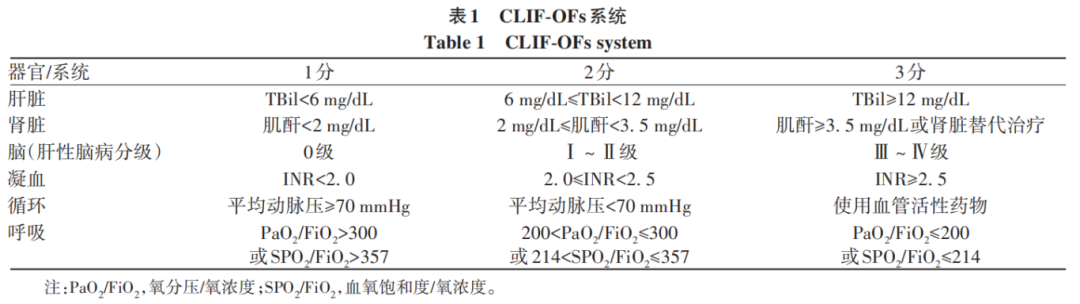
根据指南,肝硬化在肝活检或临床、实验室和超声检查结果的基础上诊断;AKI根据国际腹水俱乐部的现行定义;肝性脑病分级标准根据West-Haven分级系统定义;根据慢性肝功能衰竭-器官衰竭评分系统(CLIF-OFs)对ACLF患者的肝脏衰竭、循环衰竭、凝血衰竭、呼吸衰竭、肾脏衰竭和脑衰竭进行定义(表1)。
1.4 实验室检查
血浆样品以2 000 r/min离心10 min,上清液在-80 ℃下储存直至分析。收集尿液样本后,4 h内以1 000 r/min离心10 min,上清液在-80 ℃下储存直至分析。使用人L-FABP ELISA试剂盒(Hycult Biotech)检测L-FABP。尿液和血浆L-FABP的批间和批内变异系数分别低于10%和15%。
2结果
2.1 人口学特征和基线资料
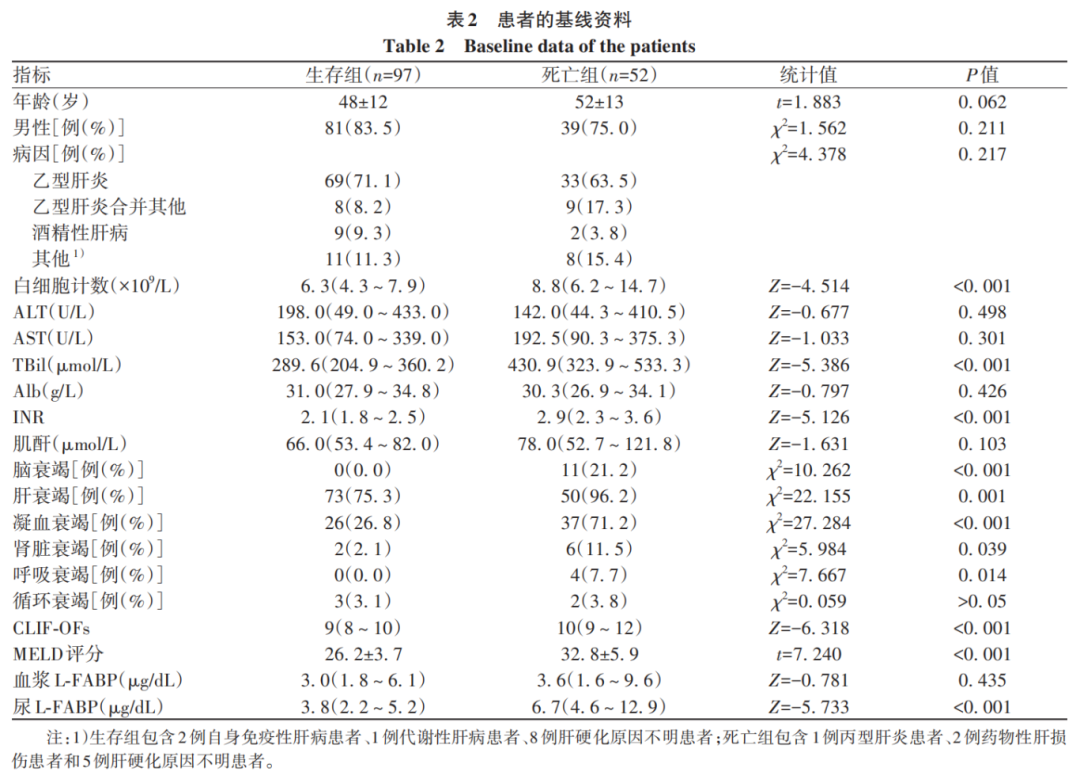
该前瞻性、多中心队列共有385例符合ACLF诊断标准的患者,其中236例患者因缺少血浆样本或尿液样本被排除,最终149例患者纳入本研究。其中男120例(80.5%),年龄(49±12)岁。28天随访结束后,92例(61.7%)生存,52例(34.9%)死亡,5例(3.4%)接受肝移植。生存组与死亡组患者基线白细胞计数、血清TBil、INR、脑衰竭、肝衰竭、凝血衰竭、肾脏衰竭、呼吸衰竭、CLIF-OFs、MELD评分和尿L-FABP水平差异均有统计学意义(P值均<0.05)(表2)。
2.2 相关性分析
相关性分析结果显示,尿L-FABP与血清TBil呈正相关(r=0.225,P=0.006),与肌酐未发现相关性(r=0.103,P=0.209)(图1)。
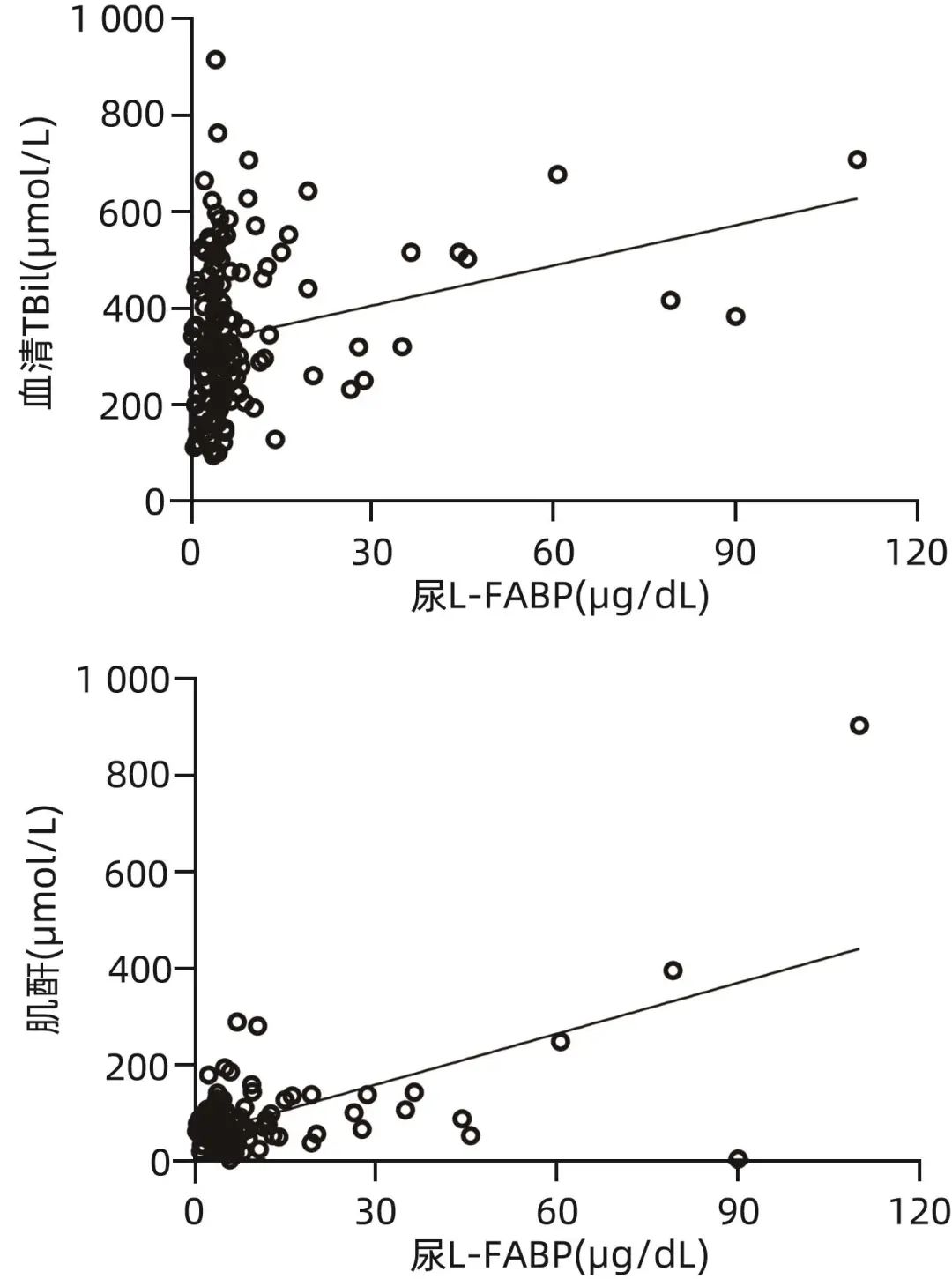
图1 尿L-FABP与血清TBil、肌酐的相关性分析
2.3 MELD评分、CLIF-OFs和尿L-FABP水平对ACLF患者28天预后的评估价值
MELD评分的AUC为0.848(95%CI:0.779~0.903,P<0.001),截断值为29.47(敏感度为71.15%,特异度为83.70%,约登指数为0.548 5)。CLIF-OFs的AUC为0.814(95%CI:0.740~0.874,P<0.001),截断值为9(敏感度为75.00%,特异度为73.91%,约登指数为0.489 1)。尿L-FABP水平的AUC为0.804(95%CI:0.729~0.865,P<0.001),截断值为4.779 µg/dL(敏感度为73.08%,特异度为73.91%,约登指数为0.469 9)。三者AUC两两之间比较差异均无统计学意义(MELD评分 vs CLIF-OFs,P=0.174 6;MELD评分 vs 尿L-FABP,P=0.338 6;CLIF-OFs vs 尿L-FABP,P=0.842 0)(图2)。
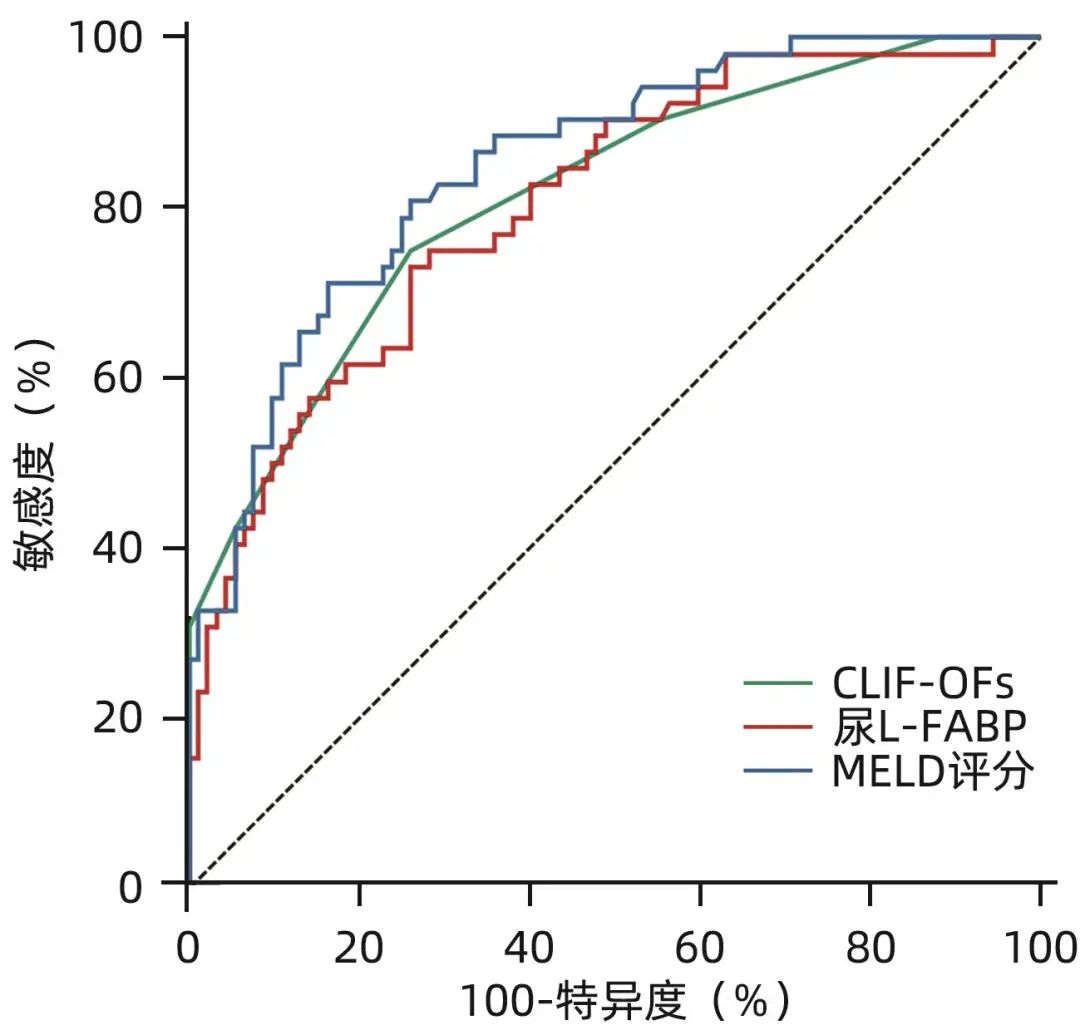
图2 MELD评分、CLIF-OFs和尿L-FABP水平对ACLF短期预后的ROC曲线
2.4 不同尿L-FABP组患者生存曲线分析
Kaplan-Meier生存分析发现,高水平组(尿L-FABP>4.779 µg/dL)的生存率明显低于低水平组(尿L-FABP≤4.779 µg/dL)(P<0.001)(图3)。上述结果提示,尿L-FABP>4.779 µg/dL是ACLF患者28天预后不良的临床预警信号。、
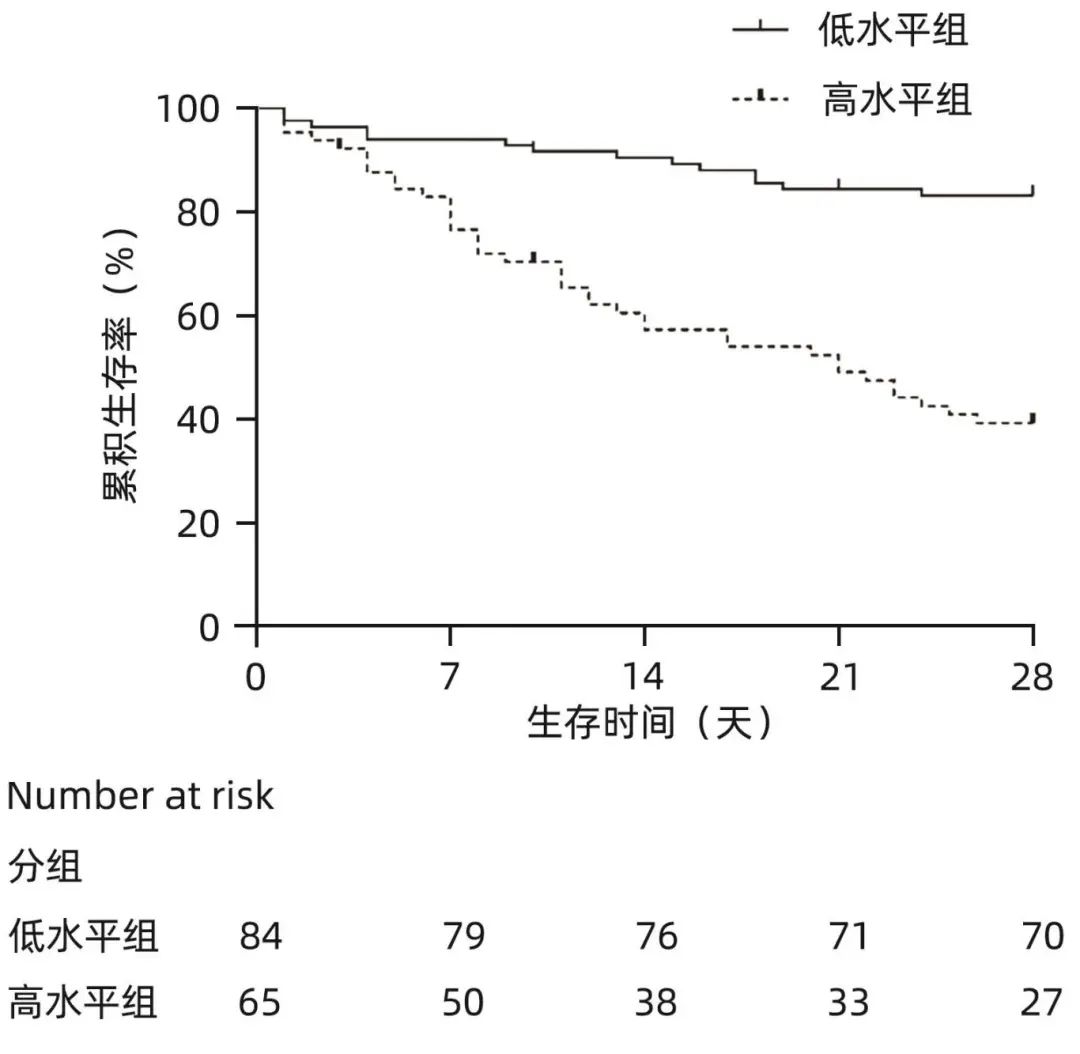
图3 不同水平尿L-FABP组生存曲线分析
2.5 ACLF患者预后影响因素分析
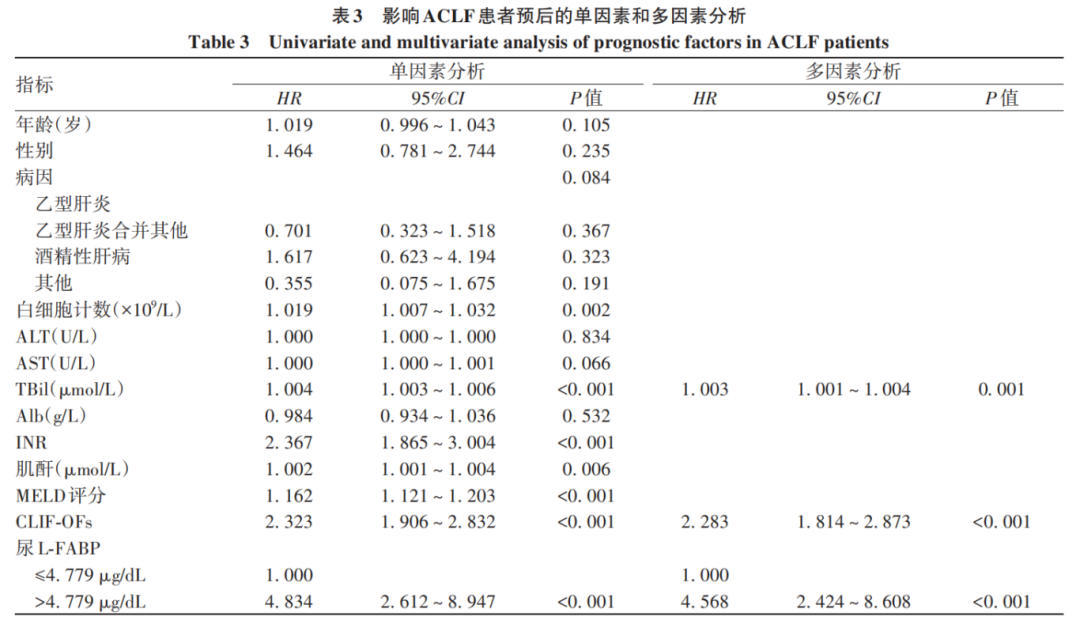
单因素Cox回归分析结果显示,白细胞计数、血清TBil、INR、肌酐、MELD评分、CLIF-OFs及尿L-FABP高水平与ACLF患者预后相关(P值均<0.05)。多因素分析结果显示,尿L-FABP高水平、血清TBil、CLIF-OFs是ACLF患者预后独立危险因素(P值均<0.05)(表3)。
2.6 尿L-FABP水平与ACLF患者器官衰竭类型及AKI的关系
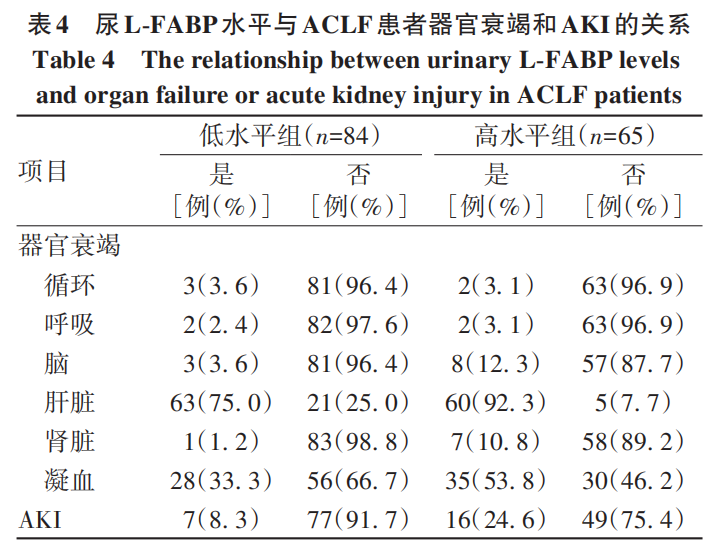
在ACLF患者中,肝衰竭是最常见的器官衰竭(123例,82.6%),其次是凝血衰竭(63例,42.3%)。值得注意的是,与尿L-FABP低水平组(n=84)患者相比,高水平组(n=65)的患者肝衰竭(92.3% vs75.0%)、凝血功能衰竭(53.8% vs33.3%)、肾脏衰竭(10.8% vs 1.2%)的发生比例更高(P值均<0.05)。由于尿L-FABP在急性肾小管损伤的情况下可能在肾脏中过表达,进一步研究发现尿L-FABP高水平组患者发生AKI(16例,24.6%)的比例高于低水平组(7例,8.3%)(P<0.001)(表4)。
3讨论
本研究发现,死亡患者尿L-FABP水平显著高于生存患者,且尿L-FABP水平与反映疾病严重程度的实验室指标血清TBil呈正相关,这使应用尿L-FABP水平预测患者预后成为可能。据研究报道,较高的血浆L-FABP水平与更严重的肝损伤、较差的急性肝衰竭患者结局相关。但本研究并未发现血浆L-FABP水平与预后相关,这可能与本研究人群为慢性肝病患者有关。慢性肝病患者存在慢性肝脏损害,血浆L-FABP水平无法真实反映患者病程中出现的急性肝损害过程。同时,尿L-FABP被证实可作为急性失代偿肝硬化患者的预后指标。研究表明,尿L-FABP水平不仅与肝硬化失代偿患者90天病死率独立相关,还与随访期间发生ACLF密切相关。本研究在此基础上进一步扩展研究人群,并利用ROC曲线分析得到尿L-FABP的截断值,据此对尿L-FABP水平进行分组,研究不同尿L-FABP水平预测ACLF患者预后的潜在价值。本研究的ROC曲线分析显示,尿L-FABP水平、CLIF-OFs和MELD评分对ACLF患者28天预后的判别能力均大于0.8,三者的ROC曲线两两之间比较无统计学意义,表明尿L-FABP作为单一指标即可达到与CLIF-OFs和MELD评分相近的预测效果,这进一步提示尿L-FABP有望成为便捷预测ACLF患者短期预后的标志物。
FABP是一种细胞内脂质伴侣,可协调细胞中的脂质反应。L-FABP作为第一个被发现的大型FABP家族的独特成员,在肝脂质代谢的细胞特异性调节中起着核心作用。研究表明,L-FABP通过与β氧化中的过氧化物酶体增殖物激活受体α结合来调节脂肪酸代谢,并通过氧化应激机制参与肝细胞损伤,从而通过增加肝脂肪变性和肝星状细胞激活导致肝病进展。据报道,ACLF患者表现出与疾病分期和预后相关的特定脂质特征:尽管脑或呼吸衰竭患者的脂质水平没有差异,但在肝、凝血衰竭患者中发现了脂质水平的差异。本研究发现与这些结果相一致,即在尿L-FAPB高水平组的ACLF患者发生肝脏、凝血衰竭的比例更高(P<0.05)。L-FABP除了参与脂质代谢,还参与炎症反应过程。ACLF的病理生理过程中,肝细胞大量死亡刺激免疫介导的肝脏病理损伤及炎症激活后引发的全身炎症反应综合征,是引发全身多器官衰竭的主要机制。这可能也是尿L-FABP高水平组发生器官衰竭比例更高的原因。在一项关于尿L-FABP作为肝硬化失代偿期患者的预后生物标志物研究中同样发现,尿L-FABP在ACLF患者中显著升高,并与一些器官衰竭相关,这与本研究的发现相一致。以上提示尿L-FABP水平的增加可能反映ACLF病理生理过程中发生的脂质介质诱导的炎症激活,其中FABP,特别是L-FABP可能发挥重要作用。
同时,本研究结果显示,尿L-FAPB高水平组患者与AKI的发生显著相关。这可能是由于作为一种内源性抗氧化蛋白,L-FABP主要在肝脏和肾脏的近端肾小管上皮细胞中表达。在进展为组织损伤之前,由于肾小管中的缺血和氧化应激导致L-FABP从尿液中排泄。因此,它有助于早期诊断伴有肾小管功能障碍的肾脏疾病。尿L-FABP作为AKI的早期预测因子,已经得到了相关研究验证。本研究与既往研究结果相一致,即在ACLF患者中,高尿L-FABP水平提示患者发生AKI的风险更高。以上结果提示,尿L-FABP水平升高可能与更高的器官衰竭风险及AKI密切相关。
本研究有一定的优势和局限性。研究对象来自一个前瞻性多中心的ACLF患者队列,具有一定代表性。但是本研究纳入观察病例数量较少,因此仍需其他队列数据进一步验证高尿L-FABP水平与ACLF患者病情严重程度及预后的关系。此外,关于L-FABP在ACLF病理生理学中的作用仍需在未来的研究中进一步探究。综上所述,本研究表明尿L-FABP是预测ACLF患者28天预后的重要危险因素,与ACLF患者器官衰竭及AKI有显著的关联性。
全文下载
https://www.lcgdbzz.org/cn/article/doi/10.12449/JCH240821

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#肝硬化# #慢加急性肝功能衰竭#
9