Eur Urol Focus:人工尿道括约肌治疗术后应激性尿失禁的效果如何?
2021-10-13 AlexYang MedSci原创
比较了PPI患者植入AUS后的尿失禁结果与BPO手术后植入AUS的尿失禁结果。
AMS 800(Boston Scientific, American Medical Systems, Inc., Minnetonka, MN)人工尿道括约肌(AUS)是手术治疗中度至重度应激性尿失禁(SUI)男性患者的金标准。Brantley Scott等人在1973年首次描述了人工尿道括约肌。男性非神经源性SUI主要是由前列腺手术引起,包括前列腺癌根治手术和良性前列腺梗阻(BPO)手术。根治性前列腺切除术后持续性SUI发生的概率大约为10%,目前认为是复杂的潜在病理生理学的一些因素引起。
虽然人工尿道括约肌(AUS)是治疗男性中度至严重应激性尿失禁(SUI)的黄金标准,且这种设备在前列腺切除术后治疗尿失禁(PPI)的效果已有广泛描述,但其对良性前列腺梗阻(BPO)手术后的尿失禁治疗效果所仍未得到充分调查。

近期,来自法国的研究人员在《Eur Urol Focus》上发表文章,比较了PPI患者植入AUS后的尿失禁结果与BPO手术后植入AUS的尿失禁结果。
研究调查了2005年至2020年期间,法国16个中心的AUS植入病例。但仅包括前列腺切除术或BPO手术后发生中度至重度SUI的初次植入患者(不包括有放疗、近距离治疗、膀胱切除术、高强度聚焦超声治疗或神经源性疾病的患者)。主要终点是3个月时的社交控尿(每天0或1个尿垫)。同时也记录了植入后90天内的并发症情况。
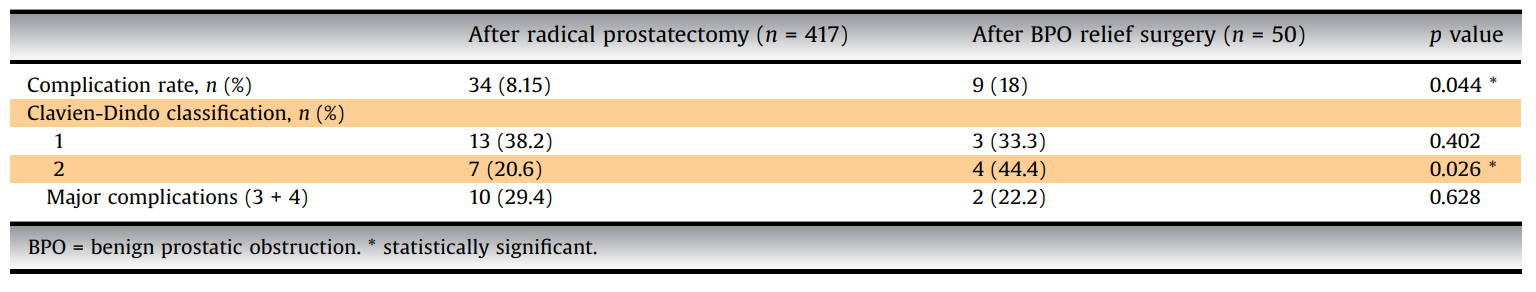
术后并发症情况
研究中,PPI组包括417名患者,BPO手术组包括50名患者。两组之间3个月时的社交控尿率相似(79% vs 72%,P=0.701)。BPO组的并发症发生率显著更高(8% vs 18%,p=0.044)。Clavien-Dindo 2型并发症发生率在BPO组中也明显更高(20.6% vs 44.4%,p=0.026)。研究的主要局限性在于其回顾性和缺乏对尿失禁的精确定义。

生存分析比较
综上所述,他们的研究支持了AUS作为前列腺根治术后SUI的标准治疗。BPO手术后尿失禁的疗效与PPI的疗效相当,但并发症的发生率更高。
原始出处:
Hugo Georges Arthur Dupuis , Imad Bentellis , Mehdi El-Akri et al. Early Efficacy and Safety Outcomes of Artificial Urinary Sphincter for Stress Urinary Incontinence Following Radical Prostatectomy or Benign Prostatic Obstruction Surgery: Results of a Large Multicentric Study. Eur Urol Focus. Sep 2021
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#尿道#
88
#尿失禁#
72
#应激#
72