高血糖危象,你怕了吗?!
2016-09-13 kuku兜 医学界呼吸频道
重的摔倒。而此次的肺炎也正是由于脑卒中而引起的吸入性肺炎。在12年的这次摔倒之后,希拉里的身体状况频发,且一次比一次严重。好好地接受着采访,突然间头部连续抽动。和克林顿参加正式晚宴时,突然双眼上翻,表情扭曲。更令人震惊的是,据英国《每日快报》报道称,希拉里患上的是血管性痴呆,病情已进入晚期,最多只能活一年。希拉里的肺到底怎么了?目前除了她和她的私人医生外,也许没有任何人能获知详情。健康是人类无法逾
临床上,有很多糖尿病患者未能得到及时诊断——尤其是以高血糖危象为首发症状的就诊者,若诊疗不及时会有生命危险。
高血糖危象主要包括糖尿病酮症酸中毒(DKA)及高血糖高渗状态(HHS) ,它的诱因有哪些?该如何诊断和治疗呢?今天我们将进行详细讲解。
哪些因素会诱发高血糖危象?
1、糖尿病相关因素:新发糖尿病、病情控制不佳、治疗中断、胰岛素泵故障等。
2、急性疾病:感染(最常见诱因)、心肌梗死、 急性胰腺炎、腹部严重疾病、脑血管意外、严重烧伤、肾衰等。
3、药物:噻嗪类利尿剂、β-受体阻滞剂、苯妥英钠、糖皮质激素、利巴韦林、顺铂、L-门冬酰胺、生长抑素、静脉营养、酒精、可卡因、钠-葡萄糖协同转运蛋白-2(SGLT-2)抑制剂等。
4、特殊生理:经期、妊娠、精神创伤、大量进食等。
高血糖危象该如何诊断?
临床上对于原因不明的恶心呕吐、酸中毒、失水、休克、昏迷的患者,尤其是呼吸有酮味(烂苹果味)、血压低而尿量多者,不论有无糖尿病病史,均应想到本病的可能性。
1、DKA和HHS的诊断标准如下:
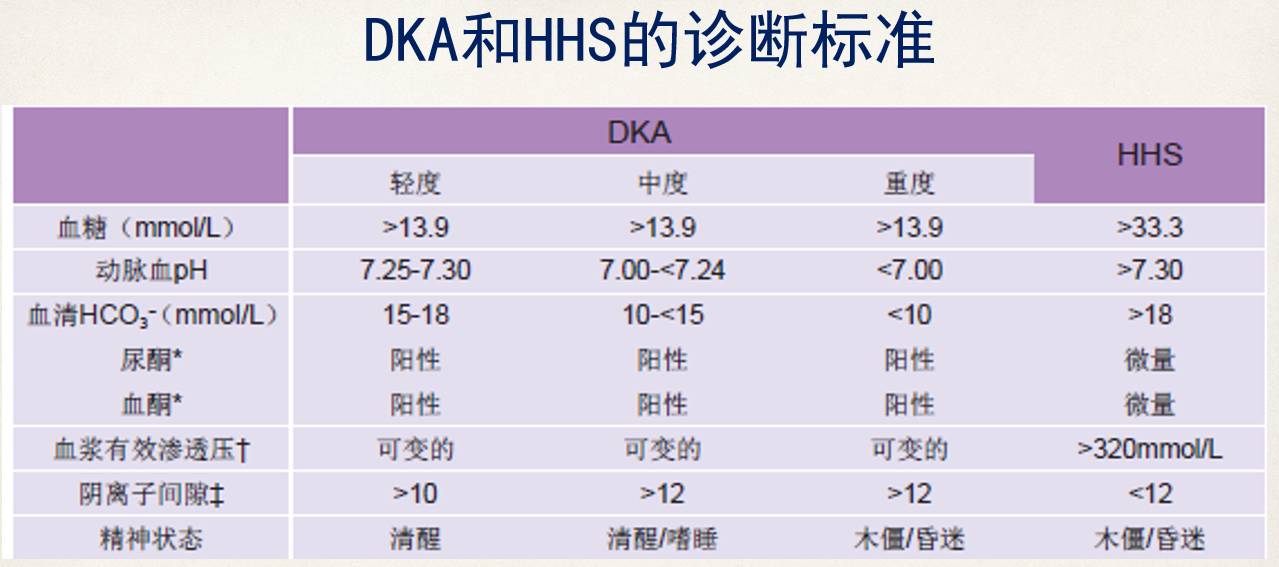
(图1:DKA和HHS的诊断标准;点击可看大图)
另外,诊断时应注意以下几点:
①DKA常呈急性发病,发病很快;HHS发病缓慢,历经数日到数周。
②DKA患者常见恶心、呕吐和弥漫性腹痛(>50%),但HHS患者罕见。对腹痛患者需认真分析,因为腹痛既可以是DKA的结果,也可能是DKA的诱因(尤其在年轻患者);如果脱水和代谢性酸中毒纠正后,腹痛仍不缓解,则需进一步检查。
③与DKA相比,HHS失水更为严重、神经精神症状更为突出;HHS还可表现为局灶神经症状(偏盲和偏瘫)及占位性表现(局灶性或广泛性)。
2、鉴别诊断
高血糖危象主要与以下疾病进行鉴别(鉴别要点见图2):
①糖尿病酮症:在DKA发展过程中当患者对酸碱平衡处于代偿阶段,可以仅表现为酮症;
②其他类型糖尿病昏迷:低血糖昏迷、乳酸性酸中毒;
③其他疾病所致昏迷:脑膜炎、尿毒症、脑血管意外等。

(图2:不同疾病鉴别要点;点击可看大图)
补液,是治疗的第一要务!
一旦发生高血糖危象,需尽快补液以恢复血容量、纠正脱水状态,降低血糖,纠正电解质及酸碱平衡失调,同时积极寻找和消除诱因,防治并发症。
1、补液治疗
第一个24小时内,输液总量约4000-5000ml ,严重失水者可达6000-8000ml(不同时段补液量见图3);补液时,需根据出入量、实验室指标及临床表现等来判断补液效果;DKA血糖11.1mmol/L、HHS血糖16.7mmol/L左右时,开始输入5%葡萄糖溶液并继续胰岛素治疗。

(图3:高血糖危象的补液治疗;点击可看大图)
2、胰岛素治疗
①治疗轻-中度的DKA患者时,可以采用皮下注射超短效胰岛素类似物或短效胰岛素的方法;
②当DKA或HHS缓解,患者可以进食时,应该开始常规皮下注射胰岛素方案;在停止静脉输入胰岛素前1-2小时进行8U胰岛素皮下注射。若患者无法进食,推荐持续静脉胰岛素注射及补液治疗。
③未用过胰岛素的患者,起始可以给予0.5-0.8U/kg/d的不同的胰岛素方案。
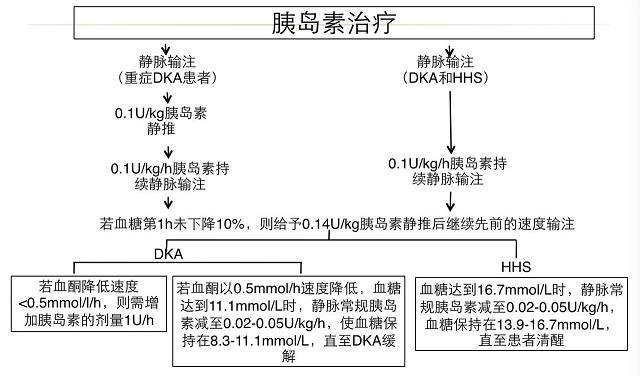
(图4:胰岛素治疗要点;点击可看大图)
3、补钾治疗
①为防止发生低钾血症,在血钾<5.2 mmol/L时,并有足够尿量(>40ml/h)的前提下,应开始补钾;一般在每1L输入溶液中加氯化钾1.5-3.0g,以保证血钾在正常水平。
② 静脉补钾停止后改为氯化钾1~3 g/d口服1周。
③发现血钾<3.3mmol/L,应优先进行补钾治疗。
4、补碱治疗
①pH<6.9的成年患者进行补碱治疗;
②补碱方法为NaHCO3 8.4g及氯化钾 0.8g配于400ml无菌用水(等渗等张液)中,以200ml/h速度滴注至少2小时,直至pH>7.0;此后,静脉血pH应该每2小时测定一次,直到pH维持在7.0以上。如果需要,治疗应该每2h重复进行一次。
③pH≥6.9的患者无需进行碳酸氢盐治疗,休克时类外;警惕补碱后易出现低钾血症、组织摄氧量减少和中枢神经系统酸中毒等不利影响。
5、磷酸盐治疗
①大多数DKA患者无磷酸盐治疗的指征。为避免与低磷有关的心肌、骨肌麻痹及呼吸抑制,对心衰、贫血、呼吸抑制以及血浆磷酸盐浓度<0.3mmol/L者可以补充磷酸盐。如需要,可以将磷酸钾4.2-6.4g 加入输液中。
②在磷酸盐治疗过程中须监测血钙。
6、治疗监测
①建议进行持续地实验室监测:前4-6小时的每小时血糖及血酮水平,随后每2-4小时检测一次电解质和HCO3- 含量,每4小时检测血尿素氮和血肌酐水平直至病情稳定,同时准确记录液体摄入及输出量。
②不能检测血酮时,用尿酮代替,但是有滞后;重症病人需加强HCO3- 检测;严重肾功能不全时尿酮排除障碍,出现假阴性。
专家提示:
除了采取以上措施,治疗中还应该注意:①血浆渗透压下降的速度应≤3 mOsm/L/h,目标值为285~295 mOsm/L;②警惕脑水肿、急性肾衰、低血糖、血栓形成的发生。
另外,由于高血糖危象的危险性很高,预防工作尤为重要。对于糖尿病患者来讲,长期坚持严格血糖控制是预防的最有效措施;还要避免一些高血糖危象的诱因,如预防感染、应激情况;处理好饮食、运动、情绪及抗糖尿病药物使用之间的关系;提高对本病的认识,以做到早识别、早诊断、早治疗。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











文章很好,非常有益
101
学习了,很好。
0
学习了,赞一个!!!
105
#高血糖#
85
感谢分享,整理的很好,利于系统学习
120