GW-ICC 2022:OCT指导精准PCI治疗七步法
2022-10-26 MedSci原创 MedSci原创
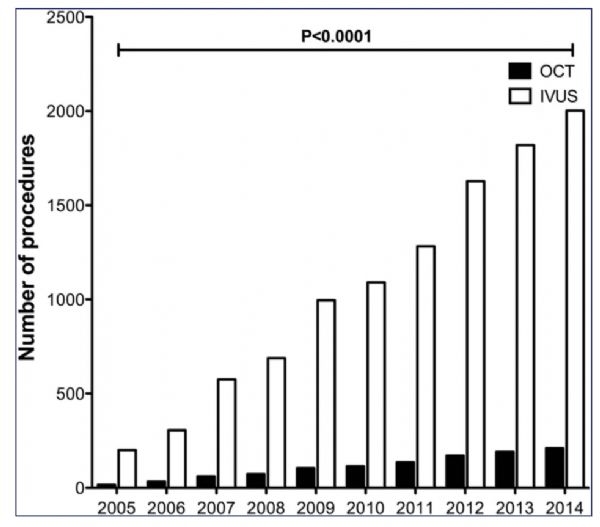
目前,OCT是分辨率最高的腔内影像学技术,轴向分辨率可达到10微米,是血管内超声成像技术(IVUS)的10倍左右,同时成像速度快,可以探查生物组织内部的微观结构,它又被称为“光学活检”。
光学相干断层成像(OCT)是一种应用近红外光干涉的成像技术,其原理是通过记录不同深度生物组织的反射光,由计算机构建出易于识别的血管图像。多项研究证实OCT在冠脉介入治疗中带来获益。
2022年10月26日,来自哈尔滨医科大学附属第二医院的候静波教授在第33届长城国际心脏病学会议(GW-ICC 2022)分享了《OCT临床操作七步法》,本文梳理重点内容,以分享各位同道。
OCT在冠脉介入中的适应症
目前,OCT是分辨率最高的腔内影像学技术,轴向分辨率可达到10微米,是血管内超声成像技术(IVUS)的10倍左右,同时成像速度快,可以探查生物组织内部的微观结构,它又被称为“光学活检”。
2018年ESC《冠状动脉内影像学临床应用专家共识》指出,OCT可应用于术前冠状动脉疾病的评价,指导和优化PCI效果以及识别支架失败机制。

OCT指导精准PCI治疗七步法
OCT指导PCI精准治疗“七步法”主要由介入前评估、支架植入以及支架植入后评估这三部分组成。

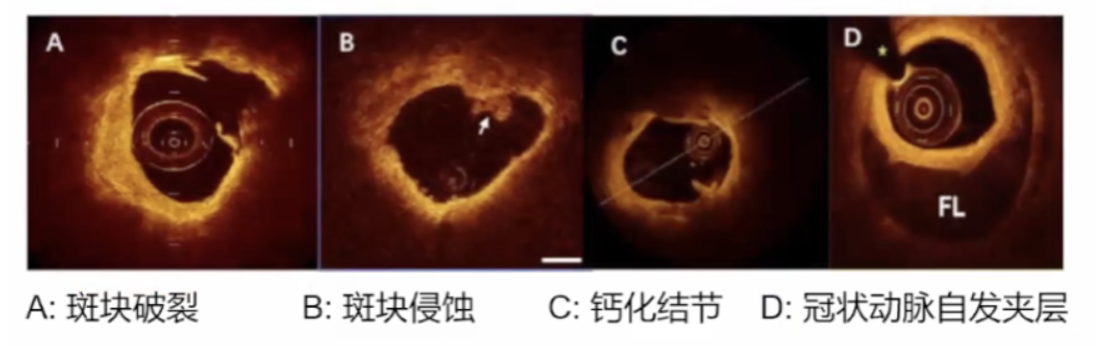
第一步:检测目标病变特征,判断是否需要置入支架
临床上可依据OCT结果采取针对ACS的治疗策略
1)犯罪病变处最小管腔面积足够大,残余血栓量小,病变较稳定——抗栓治疗,不需要置入支架
2)板块侵蚀所致ACS、SCAD和冠脉痉挛——抗栓治疗,择期造影和OCT确定恢复程度。
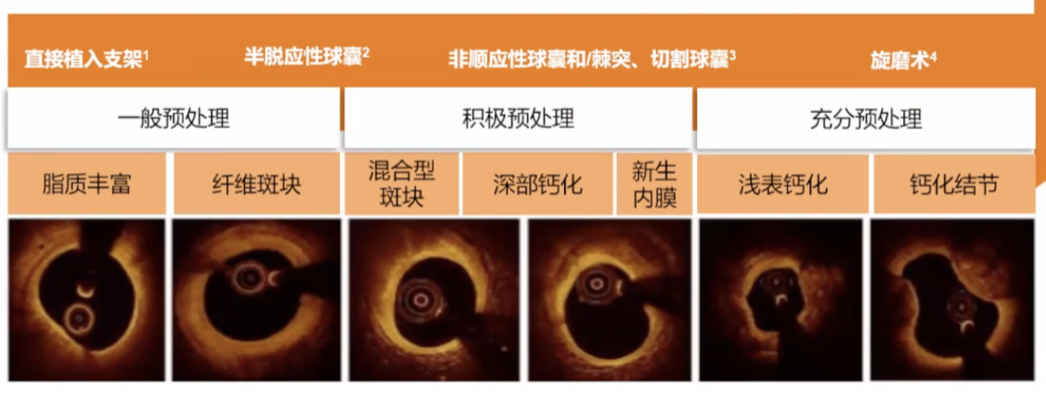
第二步:OCT查看支架前病变特征,决定预处理手段,制定PCI策略
OCT可以识别脂质斑块、纤维斑块、钙化斑块,根据斑块性质制定预处理策略。
➛ 对于钙化程度较低的斑块,可以考虑直接植入支架;
➛ 对于中等钙化程度的斑块,建议常规半顺应性球囊预扩张病变;
➛ 对于高度钙化斑块则应该考虑棘突、切割球囊或旋磨等技术对病变进行预处理。
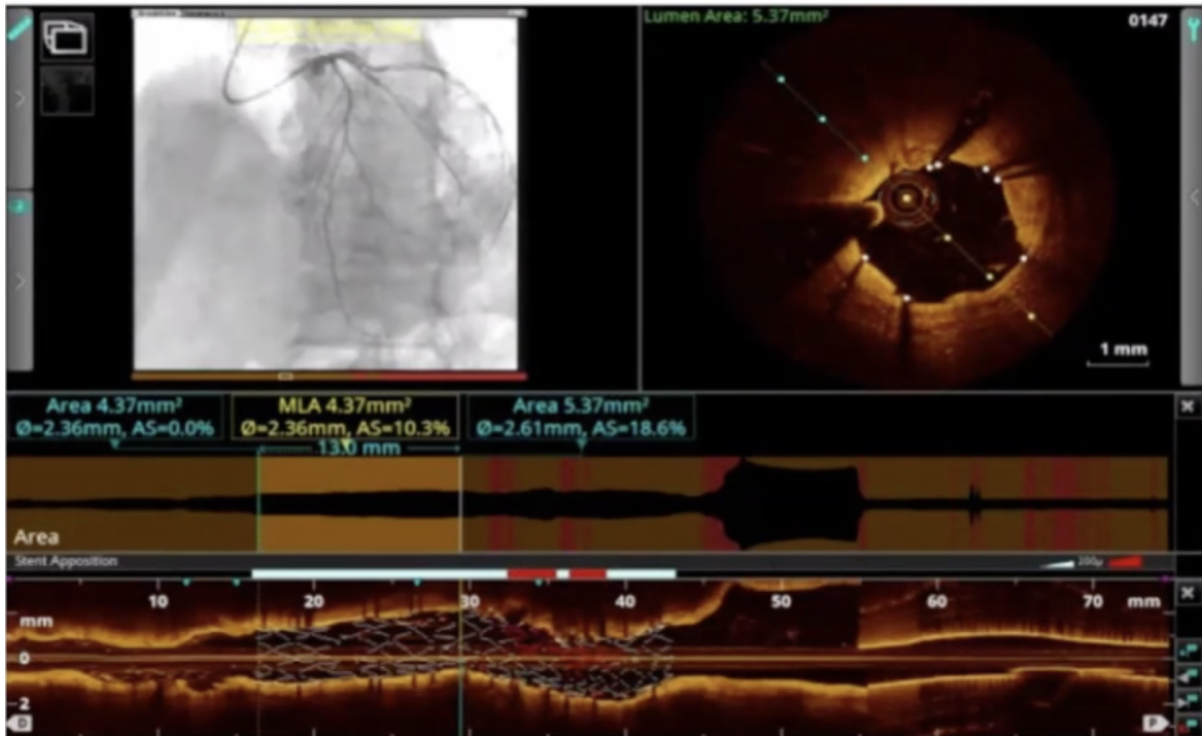
第三步:决定支架尺寸
在大多数情况下我们都能在OCT上清晰观察到EEL(外弹力膜),通过测量EEL到对侧EEL的距离得到参考血管直径,建议选择支架的直径=参考血管直径-0.25mm或参考血管直径向下舍入到直径最为接近的支架。
此外,当选定病变的下载两端的支架落脚点(Landing Zone)后,支架的长度OCT设备将会自动计算。
第四步:OCT造影融合指导支架精准植入
通过OCT造影融合技术实现了OCT与DSA画面的同步,从而大大保障精准的支架植入,在这项技术诞生之前术者只能将两个画面在大脑中自行“融合”, OCT-造影融合技术大大降低了术者的决断时间。
第五步:查看支架的贴壁和膨胀,达到优化置入
在常规临床实践中,相对支架膨胀率(MSA/平均参考管腔面积)应大于80%。在非左主干病变中,IVUS测量的MSA应大于5.5mm2或OCT测量的MSA应大于4.5mm2。
支架置入即刻贴壁不良的临床意义尚不明确。但对于支架置入后的严重贴壁不良,应尽可能的避免并进行处理。支架完全贴壁可能促进早期支架小梁内膜覆盖。
贴壁不良距离小于0.4mm且长度小于1mm的即刻贴壁不良无需纠正,因为这种小的贴壁不良不会影响支架梁的内膜覆盖,但这一临界值需要前瞻性研究进一步证实。晚期获得性支架贴壁不良会导致晚期和极晚期支架内血栓形成。
第六步:查看支架置入后有无并发症-夹层的识别和处理
OCT对于并发症的鉴别方面最主要分为两点:组织脱垂与边缘夹层。对于组织脱垂来说,如果组织脱垂面积占支架面积10%以上则需要后扩张处理,反之则无需处理,不影响远期预后。
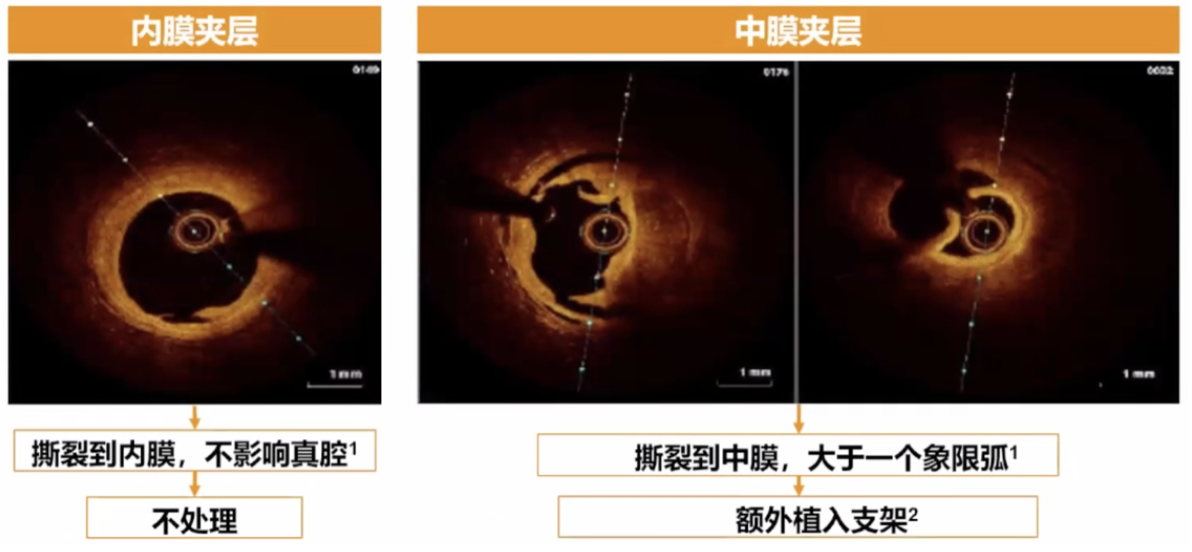
对于边缘夹层来说,如果夹层累及到中膜及平滑肌细胞层时,建议早期植入支架避免大血肿发生,只累及到内膜的边缘夹层则无需植入支架。
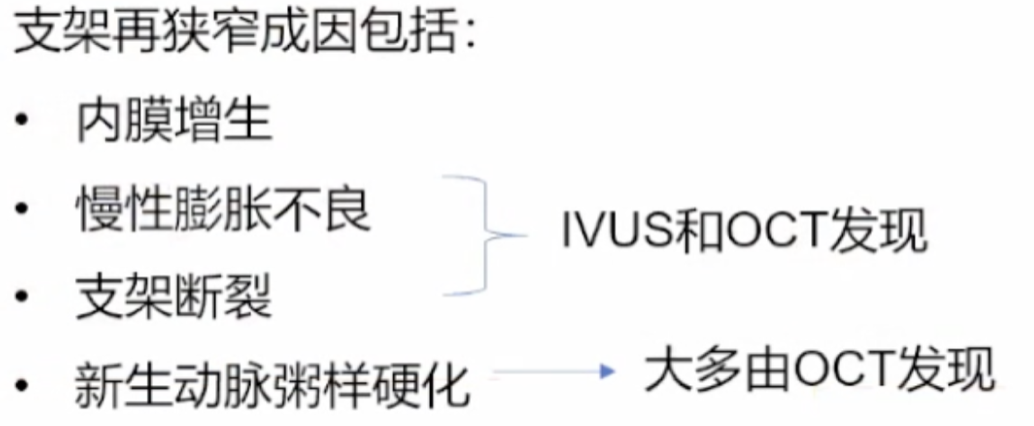
第七步:查看支架置入远期并发症,指导支架再狭窄及支架血栓的处理
OCT是评价支架内再狭窄和支架内血栓形成的首选手段。
总结
OCT是目前分辨率最高的腔内影像学技术,国内外指南一致推荐用冠脉介入手术。然而,由于缺乏理论和技术指导,进而限制了我国OCT的应用。未来,为了优化冠脉介入治疗,应建立我国OCT标准流程。
本文整理自哈尔滨医科大学附属第二医院的候静波教授在长城会上发言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言