eBioMedicine:陆林院士团队发现预防阿片类物质复吸的新手段——基于美沙酮的成瘾记忆更新消除策略
2022-10-13 北京大学第六医院 北京大学第六医院
这些研究成果为物质成瘾复吸的防治提供了新的思路和方向。
阿片类物质使用障碍(Opioid Use Disorder,OUD)是一个严重的全球性健康问题,不仅导致残疾和死亡,还会引发艾滋病等传染性疾病的广泛传播。OUD目前的主要治疗方法是美沙酮维持治疗(Methadone Maintenance Treatment,MMT),但是MMT疗效有限,MMT的维持率仍不令人满意,患者的复吸风险仍然很高。
阿片类物质进入机体后会导致大脑发生可塑性改变,形成强烈持久的成瘾记忆,现有研究认为病理性记忆的持续存在是OUD患者长期戒断后产生心理渴求及复吸的根本原因。因此,消除患者的病理性成瘾记忆、降低心理渴求是治疗成功的关键。
2022年9月28日,柳叶刀(Lancet)子刊eBioMedicine在线发表北京大学第六医院陆林院士团队原创论文,题为“The effect of a methadone-initiated memory reconsolidation updating procedure in opioid use disorder: A translational study”,本研究提出并验证了一种预防阿片类物质复吸的新手段——基于美沙酮的成瘾记忆更新消除策略(Methadone-initiated Memory Reconsolidation Updating Procedure, MMRUP),并实现了从动物研究到临床试验的成果转化。北京大学第六医院岳晶丽助理研究员和袁凯副研究员为论文的共同第一作者,北京大学第六医院院长陆林院士、美国贝勒医学院Thomas Kosten教授、北京大学中国药物依赖研究所吴萍副研究员和薛言学副研究员为共同通讯作者。
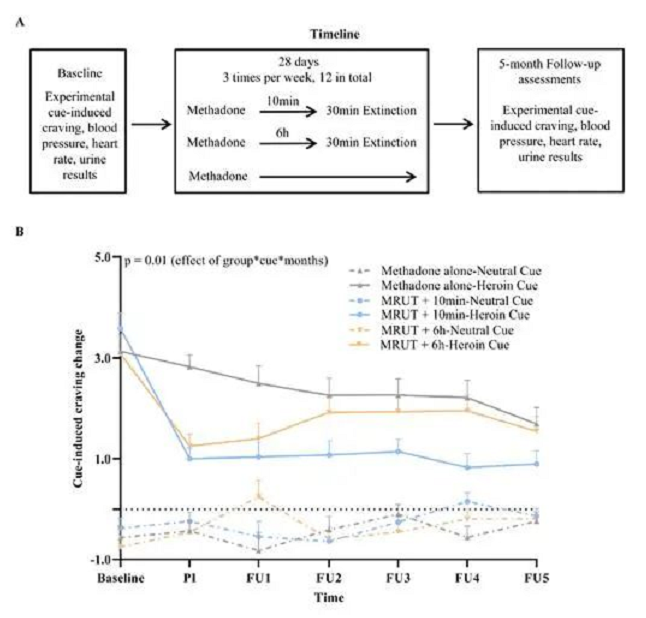
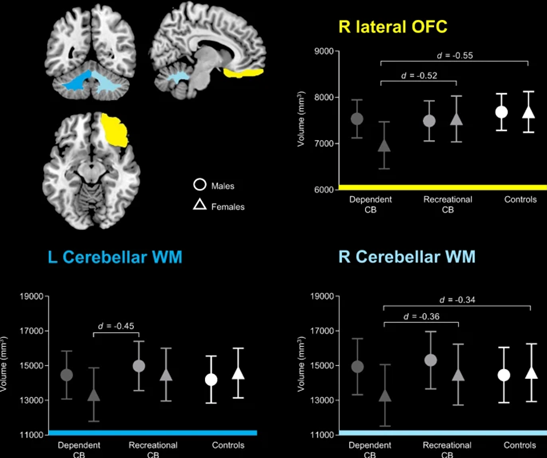
 本论文发现,在海洛因成瘾动物模型中,同简单的美沙酮给药+记忆消退干预相比,MMRUP即在美沙酮诱导的再巩固时间窗内进行记忆更新可显著降低大鼠在长期戒断后觅药行为的复燃。在OUD患者中研究发现,同传统的MMT疗法相比,采用MMRUP疗法即服用美沙酮10分钟进行消退训练干预,能显著促进患者在为期6个月的研究期间的持续戒断及治疗保持率,并降低线索诱导的海洛因渴求及血压等心理和生理变化。该研究是陆林院士团队在前期研究的基础上深入探索所取得的重要成果。陆林院士团队于2012年、2015年和2017年分别在《Science》、《Nature Communications》和《JAMA Psychiatry》杂志发表论文,先后提出条件性线索记忆唤起和非条件性线索记忆唤起干预范式,发现记忆操纵范式可消除成瘾动物和成瘾者的成瘾记忆,降低其对于成瘾性物质的心理渴求及复吸风险。这些研究成果为物质成瘾复吸的防治提供了新的思路和方向。
本论文发现,在海洛因成瘾动物模型中,同简单的美沙酮给药+记忆消退干预相比,MMRUP即在美沙酮诱导的再巩固时间窗内进行记忆更新可显著降低大鼠在长期戒断后觅药行为的复燃。在OUD患者中研究发现,同传统的MMT疗法相比,采用MMRUP疗法即服用美沙酮10分钟进行消退训练干预,能显著促进患者在为期6个月的研究期间的持续戒断及治疗保持率,并降低线索诱导的海洛因渴求及血压等心理和生理变化。该研究是陆林院士团队在前期研究的基础上深入探索所取得的重要成果。陆林院士团队于2012年、2015年和2017年分别在《Science》、《Nature Communications》和《JAMA Psychiatry》杂志发表论文,先后提出条件性线索记忆唤起和非条件性线索记忆唤起干预范式,发现记忆操纵范式可消除成瘾动物和成瘾者的成瘾记忆,降低其对于成瘾性物质的心理渴求及复吸风险。这些研究成果为物质成瘾复吸的防治提供了新的思路和方向。
图一:

图二:
图三:
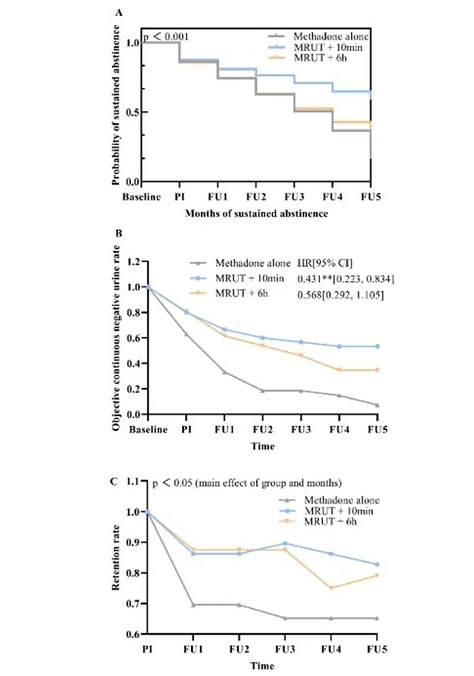
图:MMRUP能显著改善OUD患者MMT治疗的多个重要结局
(图源:Yue et al., eBioMedicine 2022)
本研究工作得到了国家自然科学基金及科技创新2030-脑科学与类脑研究项目资助。
文章来源:Yue JL et al., The effect of a methadone-initiated memory reconsolidation updating procedure in opioid use disorder: A translational study. eBioMedicine 2022; 85:104283. https://doi.org/10.1016/j. ebiom.2022.104283
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










感谢分享
63
#成瘾记忆#
77
认真学习~~
73