心肺复苏期间的床旁超声检查
2022-10-27 斌哥话重症 斌哥话重症
POCUS 的应用通过帮助建立诊断、实施特定治疗和预测,为改善 ACLS 开辟了新的前景。通过适度的超声技术,可以在床边快速获得剑突下视图。
床旁超声 (POCUS) 已在各种临床场景中显示出前景。在大多数急诊病房和重症监护室,超声设备是标准设备,超声技能正变得越来越普遍。越来越多的证据从大型临床研究中获得,表明在心脏骤停期间应用床旁超声具有额外的诊断和预后价值。在心脏骤停患者的高级心脏生命支持 (ACLS) 期间,早期建立诊断和早期开始特定治疗可以改善结果。
在心脏骤停期间识别可治疗原因的传统方法现在可以通过实施超声得到支持。ACLS 期间 POCUS 的优点是三方面的。首先,POCUS 的使用通过基于心脏运动和颈动脉血流的存在确认自主循环 (ROSC) 的恢复来改善标准 ACLS。其次,POCUS 已被证明是一种可靠的工具,可以为心脏骤停的常见原因提供“现场”诊断并缩短治疗时间。最后,POCUS 可用于 ACLS 期间的生存预测。已经开发了几种临床流程用于在心脏骤停期间使用 POCUS。在本文中,我们提供了关于在 ACLS 中使用 POCUS 的实际回顾,我们主要关注剑突下切面(图 1)。
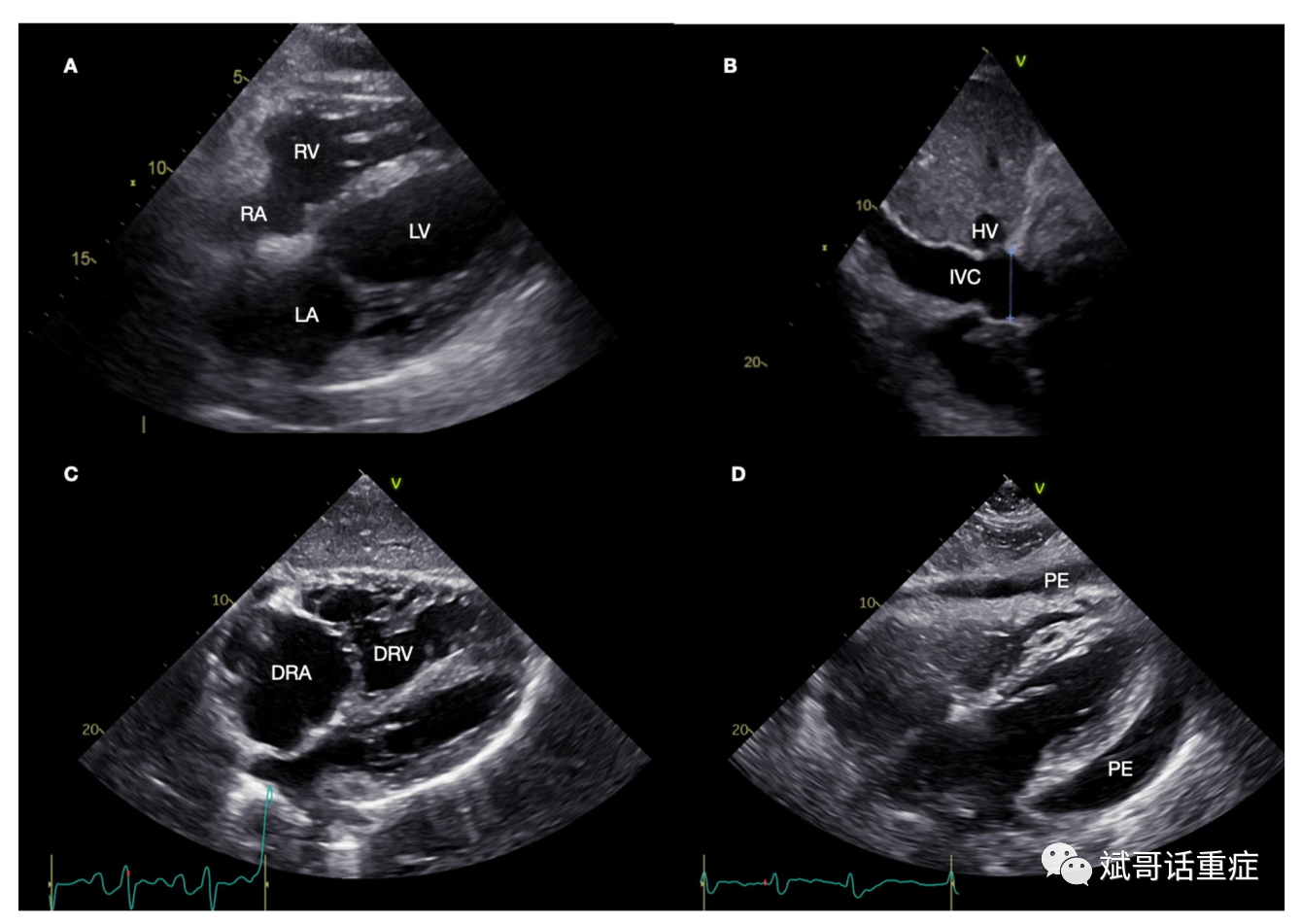
图 1. A) 无心脏病患者的剑突下切面的图像。B) 剑突下观(探头从 A 位置旋转),从腔静脉流入右心房。C) 病理学:右心房和右心室扩张,房间隔和室间隔向左移动。D) 病理学:心包积液导致心脏压塞 RA = 右心房;RV = 右心室;LA = 左心房;LV = 左心室;IVC = 下腔静脉;HV = 肝静脉;DRA = 扩张的右心房;DRV = 右心室扩张;PE = 心包积液
流程和培训
已经开发了许多 POCUS流程,每个流程都有自己的首字母缩写词、诊断流程集和所需的培训(表 1 中的示例)。它们的共同点是关注剑突下切面的心脏视图。在 ACLS 协议中可以选择任何其他心脏切面,前提是避免干扰胸外按压。这些流程的区别主要在于它们是否包括肺部、腹部和血管检查。评估这些器官系统的顺序也不同。应用这样的流程为质量和培训目的提供了一个标准的方案,并且这些流程中的大多数正在临床结果研究中进行评估。
CPR时POCUS流程
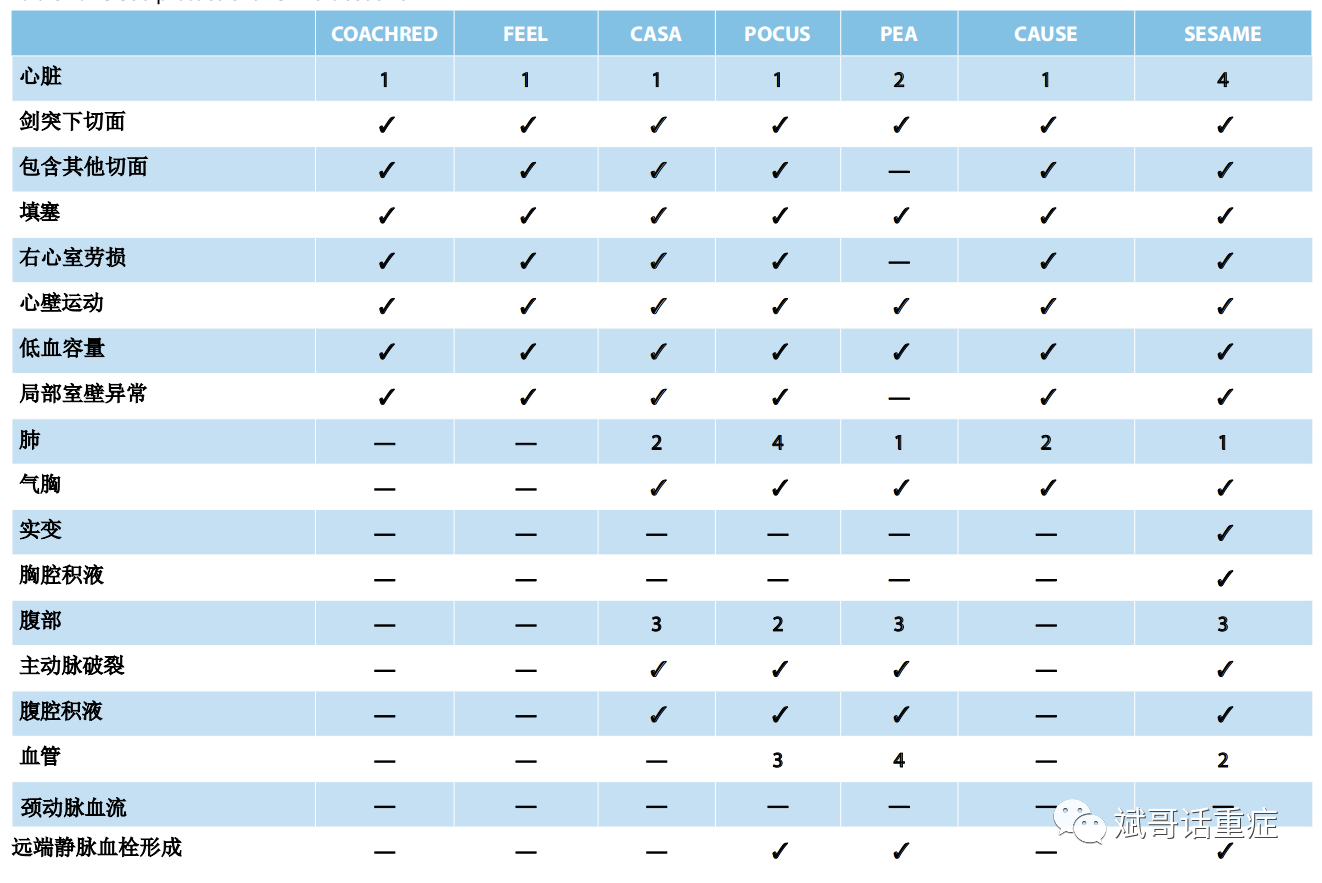
COACHRED:继续按压、氧气消失、所有其他人离开、充电、放手、评估节律和除颤或解除充电
FEEL:生命支持中的重点超声心动图评估
CASA:心脏骤停超声评估
POCUS:床旁超声
PEA:肺;上腹; 腹部扫描
CAUSE:心脏骤停超声检查
SESAME:(原名SESAMOOSIC)顺序紧急扫描评估机制或不明原因休克的起源
表中的数字表示切面、病理或器官系统的获取顺序。√:包含在检查中。— : 不包括在检查中
无论选择哪种方案,团队培训对于将POCUS适当地纳入ACLS的工作流程至关重要。检查心脏节律很容易延迟复苏,但应该不惜一切代价避免。因此,操作者应该有足够的技能在检查节律期间获取并保存所需的图像,时间不超过10秒。接下来,操作者必须在下一个心肺复苏周期与团队成员系统地审查结果。鉴于这些要求对进行POCUS检查的人提出的要求(图2),应该尽早考虑将小组长的任务交给另一位ACLS成员,因为在超声检查中可能无法保持足够的态势意识。可以从基于团队的决策中选择治疗策略,这可以提高ACLS的有效性。
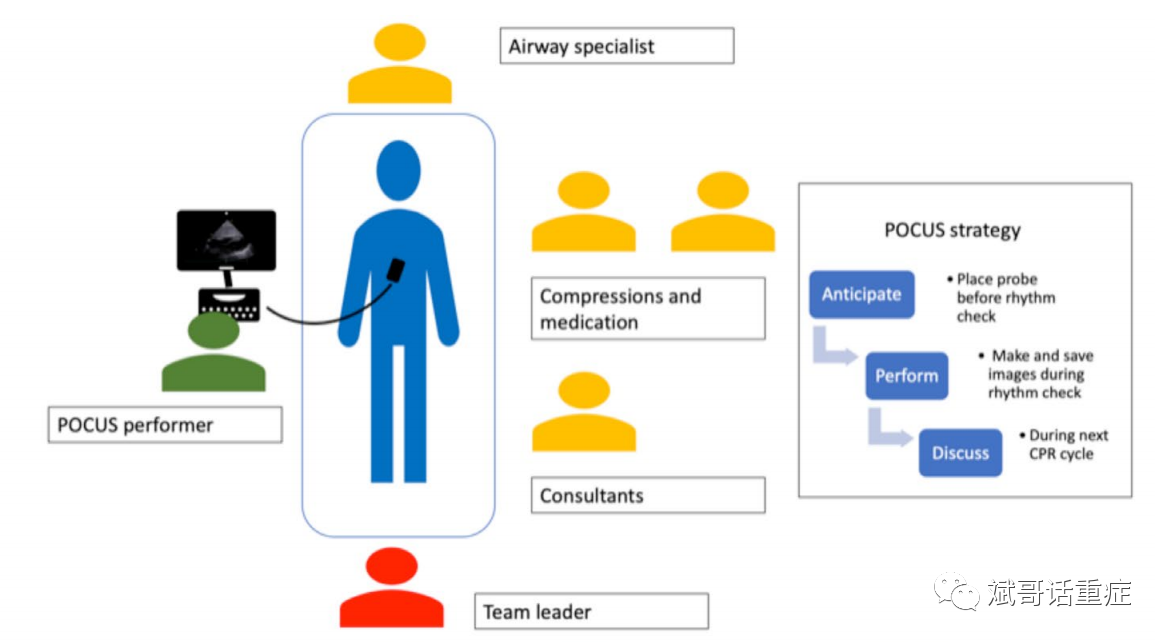
图 2. 主要建议是将团队负责人(红色)和执行 POCUS 的人(绿色)的角色分开。在 CPR 期间,探头应放置在所需视图的正确位置。然后可以在节律检查期间获取图像,并在下一个周期讨论结果。
将 POCUS 在心肺复苏中的性能水平提高到高级生命支持培训期间需要练习。这提高了时间效率和团队的整体绩效(图 3)。在文献中找不到足够绩效水平的具体标准。
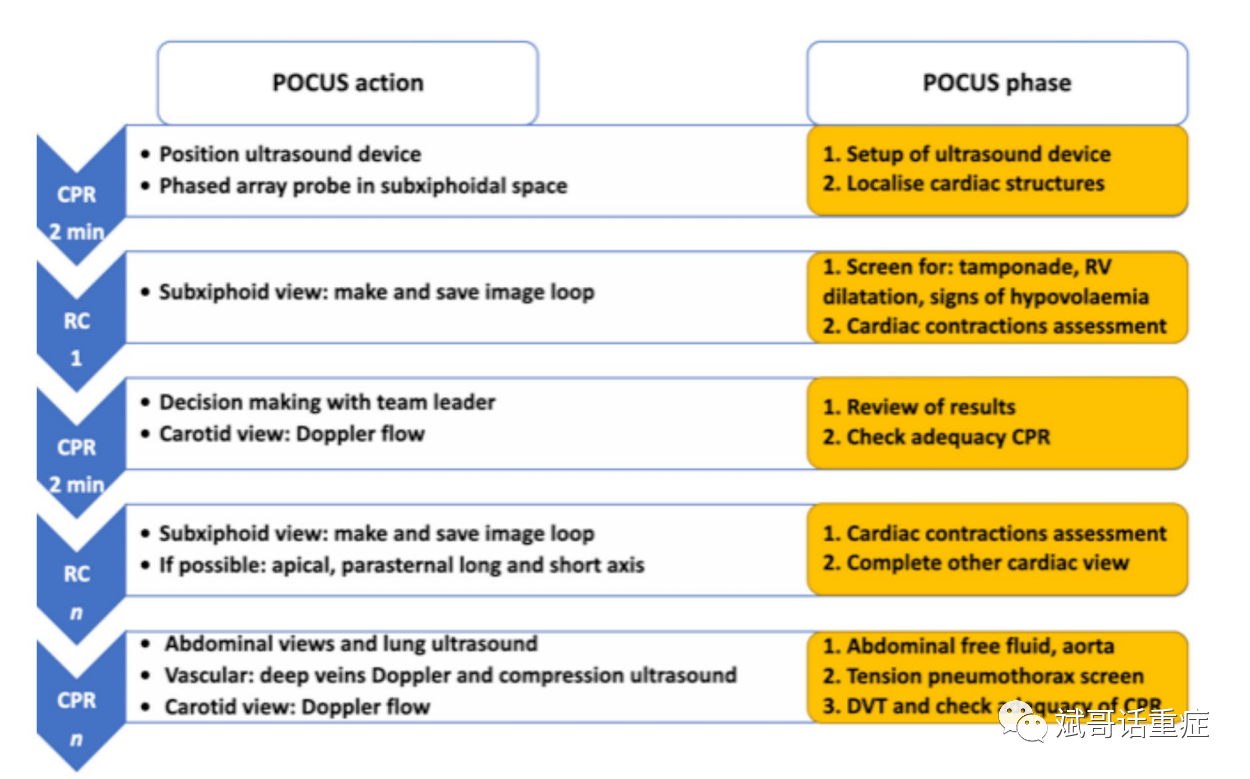
图 3. 显示 POCUS 在正在进行的 ACLS 期间的部署阶段的流程图。POCUS 的每个特定动作都与诊断超声阶段相关联。这些动作和阶段应分配给节律检查 (RC) 或胸部按压人员 (CPR)。通过这种方式,POCUS 可以遵循 ACLS 工作流程并在有限的时间段中完成。这个提议的流程图是基于一个专门的 POCUS ACLS 成员可以获得完整的评估并且优先考虑剑突下切面的概念。
一般来说,获得已经存在的超声方案的认证,接受过一段时间的监督或同行的审查,并在单位时间内以最低的图像量保持所获得的技能就足够了。在常规的ACLS培训中加入超声,应使团队在真实临床事件中具备POCUS的条件。
正如以前的研究所指出的,要想从POCUS中获益,就必须遵守并实践既定的超声流程,而不影响ACLS的治疗标准。
技术
如上一节所述,获取图像的唯一时刻是在节律检查期间。应通过将相控阵探头(心脏探头)放置在剑突下以预期节律检查来优化此有限时间范围的使用。其他心脏切面,例如心尖、胸骨旁短轴和长轴切面通常不太合适且无法获得,因为这些切面通常需要更多时间来获取和干扰复苏过程。针对排除张力性气胸或肺栓塞体征的视图 (例如腘静脉和股静脉的双静脉检查)可以作为下一步纳入,如 Lichtenstein 的 SESAME 方案中所做的那样。
CPR 的质量、心脏活动的存在和 ROSC 的确认
最近,有两项研究比较了超声检测流经颈动脉与人工颈动脉脉搏触诊。Badra等人发现,在健康志愿者中,超声脉搏确认比人工触诊更成功,超声在99.1%的情况下是正确的,而人工触诊只有85.6%是正确的(P<0.0001)。一个观察者在确认脉搏检测的同时触诊颈动脉脉搏。独立评审员从录音中测量了成功检测到脉搏的时间。在这项研究中,超声对脉搏检查的时间没有负面影响。掌握超声脉搏确认不需要什么训练,而且与传统的单独手工确认相比,训练后对脉搏检测的信心有所提高。在ACLS期间,手工颈动脉脉搏的寻找是否能被超声技术所取代,需要在进一步的研究中进行评估。对于确认提供足够脑流量的颈动脉血流来说,哪种模式(标准二维灰度、多普勒、M模式)最准确也还没有得到验证。
为了调查 POCUS 对患者管理的影响,Breitkreutz 等人对 230 名没有可触及脉搏的心脏骤停患者进行了一项前瞻性研究,其中 51 名被诊断为无脉搏电活动,37 名有心脏停搏。在无脉搏电活动组中,38 超声检查患者有可行的心脏活动。这些患者的预后比没有的患者好。在基于脉搏触诊的心搏停止组中,13 名患者在超声上可检测到室壁运动。这种偏差可能是由于对 ECG 的误解所致。事后看来,这些研究患者是否有可逆的心室细颤,尚不清楚。
诊断具体原因和指导治疗
在 POCUS 引导的 ACLS 期间获得的发现可能会导致加速决策和更快地应用挽救生命的治疗。对于肺栓塞、心脏压塞、低血容量和气胸的诊断,POCUS 辅助诊断已被证明可以改善结果。将 POCUS 整合到现有的 ACLS 方法中可提高 CPR 团队的诊断和治疗能力。
肺栓塞
指示肺栓塞的超声表现是右心室扩张、室间隔向左移位或两者都有;发现血栓和/或发现不可压迫的腘窝或股静脉。POCUS可以加速这种诊断的确认,缩短了进行溶栓、导管取栓、手术甚至开始体外生命复苏的时间。这种决策的加速可以挽救生命,Piggot等人的案例报告证明了这一点。由于右心室的几何形状不对称,在短时间内正确评估其尺寸是很困难的。另一个需要注意的关键点是右心室扩张的鉴别诊断,如胸腔内压力增高(动态过度充气、张力性气胸)、肺动脉高压、缺血性心肌病和致心律失常性右心室肌病。
心包填塞
POCUS 可以很容易地诊断出心脏填塞。心包积液可视为分隔两个心包层的空间增加(通常 > 10 mm)。填塞的最早迹象是下腔静脉增宽和心房收缩晚期塌陷。在此过程的后期,可能会观察到舒张期早期右心室塌陷。针对心脏填塞这一临床问题的 POCUS 检查具有出色的诊断准确性,敏感性为 96%,特异性为 98%。常见的错误是将心外膜脂肪误认为是心包积液或心包内血栓。在评估过程中,应该记住,与心包积液相比,心包脂肪通常是高回声的,不会导致心房和心室受压。由脓液、富含纤维蛋白的物质或血肿组成的心包聚集物通常具有更不均匀的外观和不同的回声。这些可以是局部性的,因此在单个剑突下切面上更容易错过。当发现心包积液是心脏骤停的原因时,应立即进行心包穿刺术。很大一部分病例可以立即恢复循环。
低血容量
超声可用于诊断低血容量,表明需要积极的液体复苏。然而,下腔静脉 (IVC) 的可塌陷性作为液体反应性的参数是不可靠的。许多因素,包括胸外按压和正压通气,可以改变 IVC 直径和塌陷性的诊断准确性。因此,仅依靠超声来确定低血容量是导致心脏骤停的原因可能是不准确的。然而,在极端情况下可以看到塌陷的高动力心房和/或心室。当恢复足够的前负荷时可以实现 ROSC。
张力性气胸
张力性气胸可在无需机械通气的自主循环患者中可靠诊断。脏层胸膜和壁层胸膜之间没有超声“肺滑动”对气胸具有超过 92% 的敏感性和 99% 的特异性。“肺点”的可视化对气胸的特异性接近 100%。在 CPR 期间插管的患者中,这些百分比可能仍然可以近似,只要气管插管已放置在正确的深度,以便双肺通过袋面罩阀装置或机械呼吸机进行同等通气。在心肺复苏过程中,腹部超声通常不是 POCUS 的一部分,但可以可靠地排除大量游离液体并发现主动脉瘤破裂的迹象。经验丰富的超声医师诊断腹主动脉瘤的超声敏感性和特异性可达到 99% 和 98 %,分别。可以遵循创伤超声 (FAST) 方案的重点评估来筛查心包内和腹膜内游离液体。FAST 检查包括剑突下、左侧、右侧视图和盆腔视图。
预测
POCUS 辅助的生命支持也可用于预测复苏工作的预后。在一项包含 223 名患者的非随机前瞻性研究中,超声显示心脏活动缺失的患者自主循环恢复 (ROSC) 的可能性低于有活动的患者:19.5% ROSC (95% CI 13-25%) vs 76 % ROSC (95% CI 57-94%)。Beckett 等人对急诊室的心脏骤停患者进行了研究。当超声显示心脏停搏时,出院生存率仅为 0.8%。在对 1486 名患者的系统评价中,超声可见心脏活动与没有心脏活动相比,生存出院的比值比为 8.03(95% CI 3.01-21.39)。纳入研究中的 ACLS 团队没有设盲,这使得审查容易受到偏倚。然而,第二次系统评价发现了类似的结果。根据这些研究的趋势,可能有人认为 POCUS 上存在心脏活动需要继续复苏。
因此,将 POCUS 整合到复苏治疗中可能会导致更多的患者实现 ROSC 并防止过早停止复苏工作,方法是对那些在超声上有心脏收缩的患者进行 CPR,无论心电图上的描记如何。其背后的推定理由是 POCUS 将那些心脏停搏不可恢复的患者与心脏功能仍可恢复的患者区分开来(例如,假性无脉电活动、低度心室颤动和心搏停止的错误诊断)。
限制
需要考虑的重要一点是,到目前为止,尚未进行随机试验以明确证明 POCUS 改善了结果。然而,在个别情况下,执行 POCUS 对寻找可治疗的心脏骤停原因具有决定性意义。在这方面,POCUS 辅助 ACLS 的一个关键限制是 POCUS 可能会延长节律检查。这可能会降低心肺复苏的有效性,从而立即减少脑血流量。
一项研究发现,通过应用超声,脉冲检查暂停的持续时间中度增加了 6 秒。确定了影响增加的两个因素。第一个因素是超声技能水平,第二个因素与 POCUS 提供者同时是复苏领导者有关。在另一项对 23 名患者的研究中,发现平均脉搏检查持续时间增加了 8.4 秒。因此,POCUS 提供者的先决条件是足够的培训水平和委派团队领导任务。如果过分强调,复苏工作可能会受到不必要的阻碍放在获取更好的图像上。在进行 CPR 期间提前放置探头可以防止这种情况发生。如果根本不可能获得足够的图像,则应寻求其他获得诊断的方法。在任何时候,都应优先考虑在完成心律检查后重新开始高质量的胸外按压。在室颤期间防止延迟除颤同样适用。
因此,产生足够图像的时间非常有限。保存图像提供了在下一个按压周期中分析这些图像的机会。总之,POCUS 可能仅在 ACLS 期间使用,如果它由经验丰富的超声医师迅速执行,并且在 ACLS 按压期间仅最小限度地增加暂停时间。
未来发展方向
经食道超声心动图 (TEE) 有可能克服上一节中提到的局限性。该技术允许在不中断 CPR 周期的情况下获取心脏图像。Fair 等人对 139 次脉搏检查进行的一项回顾性研究。表明与 TTE 相比,TEE 的平均按压暂停时间更短,为 9 秒(95% CI 5-12 秒):19 秒(95% CI 16-22 秒)。从经食道图像测量彩色多普勒流量可以连续监测胸外按压的充分性。此外,TEE 可用于检测由胸外按压不当引起的左心室流出道梗阻。这些和其他关于在 CPR 期间应用 TEE 的研究已显示出可喜的结果。
结论
POCUS 的应用通过帮助建立诊断、实施特定治疗和预测,为改善 ACLS 开辟了新的前景。通过适度的超声技术,可以在床边快速获得剑突下视图。只要胸外按压的周期不中断,就可以包括获取其他心脏视图。寻求肺部和腹部病理学以及深静脉血栓形成的整体诊断方法只会增加超声技能所提供的价值。因此,POCUS 应该是 ACLS 实践的一个组成部分。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言