指南更新:ESMO:晚期NSCLC致癌基因成瘾与非致癌基因成瘾应如何诊疗?
2023-03-05 肺癌青委会 网络 发表于上海
晚期NSCLC致癌基因成瘾与非致癌基因成瘾应如何诊疗?

晚期NSCLC
“致癌基因成瘾”及“非致癌基因成瘾”是两个截然不同的概念,它们为靶向抗癌药物的开发奠定了理论基础。已有致癌基因的研究完全改变了晚期(IV)非小细胞肺癌(NSCLC)患者的临床诊断与治疗方案。
2023年1月17日及1月24日,欧洲肿瘤内科学会(ESMO)相继发布《非致癌基因成瘾晚期NSCLC的诊断、治疗和随访临床实践指南》及《致癌基因成瘾晚期NSCLC的诊断、治疗和随访临床实践指南》,以期基于目前科学数据和专家组意见来指导非致癌基因成瘾与致癌基因成瘾晚期NSCLC的诊断、治疗和随访。
小编将基因Talks公号整理的《指南》精要摘录如下,以供专业人士参考。

所有NSCLC(无论什么亚型)推荐进行PD-L1检测(TMB能丰富免疫反应人群,但缺乏采用这种复杂生物标志物及其标准化的令人信服的证据);非鳞癌(腺癌)推进进行致癌驱动基因检测,包括EGFR, ALK, ROS1, BRAF, MET, RET, NTRK, EGFR ex20ins, HER2, KRAS (G12C),目前,NTRK, MET, HER2, EGFR ex20ins, KRAS G12C用于二线治疗决策;如若可用的情况下,NGS检测平台是首选,并且RNA-NGS是融合基因检测的首选方法;鳞癌推荐从未/前轻度吸烟者、长期戒烟者或50岁以下患者进行驱动基因检测,否则除临床试验外不进行常规检测;ctDNA液体活检可用于检测致癌驱动基因突变和耐药突变,但检测阴性时仍需组织活检。
致癌基因成瘾(Oncogene-addiction)一词指的是致癌基因或表观遗传损伤驱动肿瘤发生,是肿瘤持续进展所必需的,因此代表了一种可操作的治疗靶点。这种方法的有效性早在1998年就已经确定,最为出名的是曲妥珠单抗获得监管机构批准用于治疗HER2+乳腺癌。3,4 类似的还有:EGFR,ALK,ROS1,KRAS,HER2等。
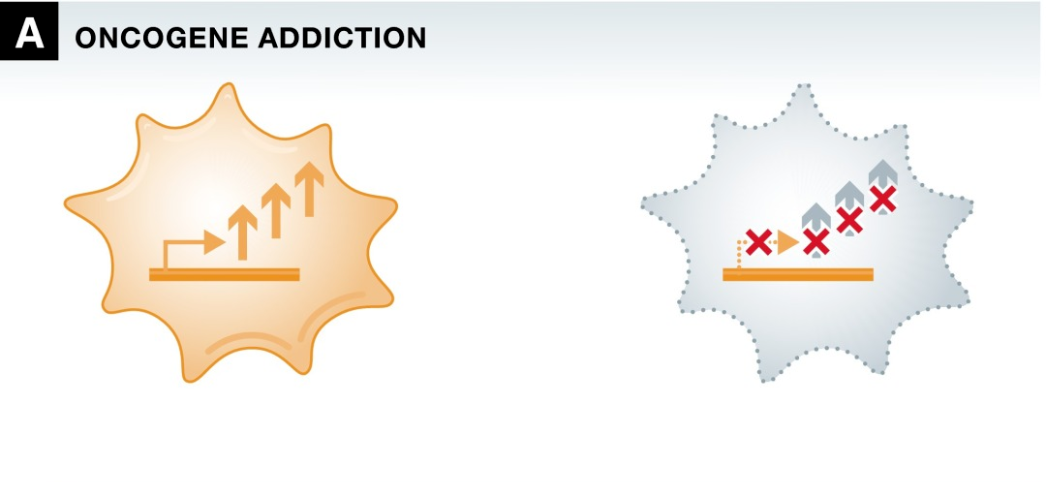
▲ 致癌基因成瘾细胞效应示意图:肿瘤细胞的生存严重依赖致癌信号的持续激活;抑制激活的致癌基因疗法可以根除含有增强致癌信号的肿瘤细胞,同时保留正常组织细胞
非致癌基因成瘾(Non-oncogene addiction)一词指的是恶性转化伴随着应激管理细胞途径(如蛋白毒性应激,氧化应激,代谢应激,DNA损伤应激等)的过渡激活,这些途径本身无法驱动肿瘤发生,但却是肿瘤进展所必需的。
目前在临床或后期临床开发中使用的几种抗癌药并不直接针对致癌变异,而是抑制随着肿瘤发生而出现的应激反应途径,如目前全球多个监管机构批准的多款PARP抑制剂用于治疗BRCA1/2突变(导致同源重组修复缺陷)乳腺癌、卵巢癌和前列腺癌。5,6 类似的还有:CDK4/6,VEGFA,TGFβ,ATM,BLC-2等。
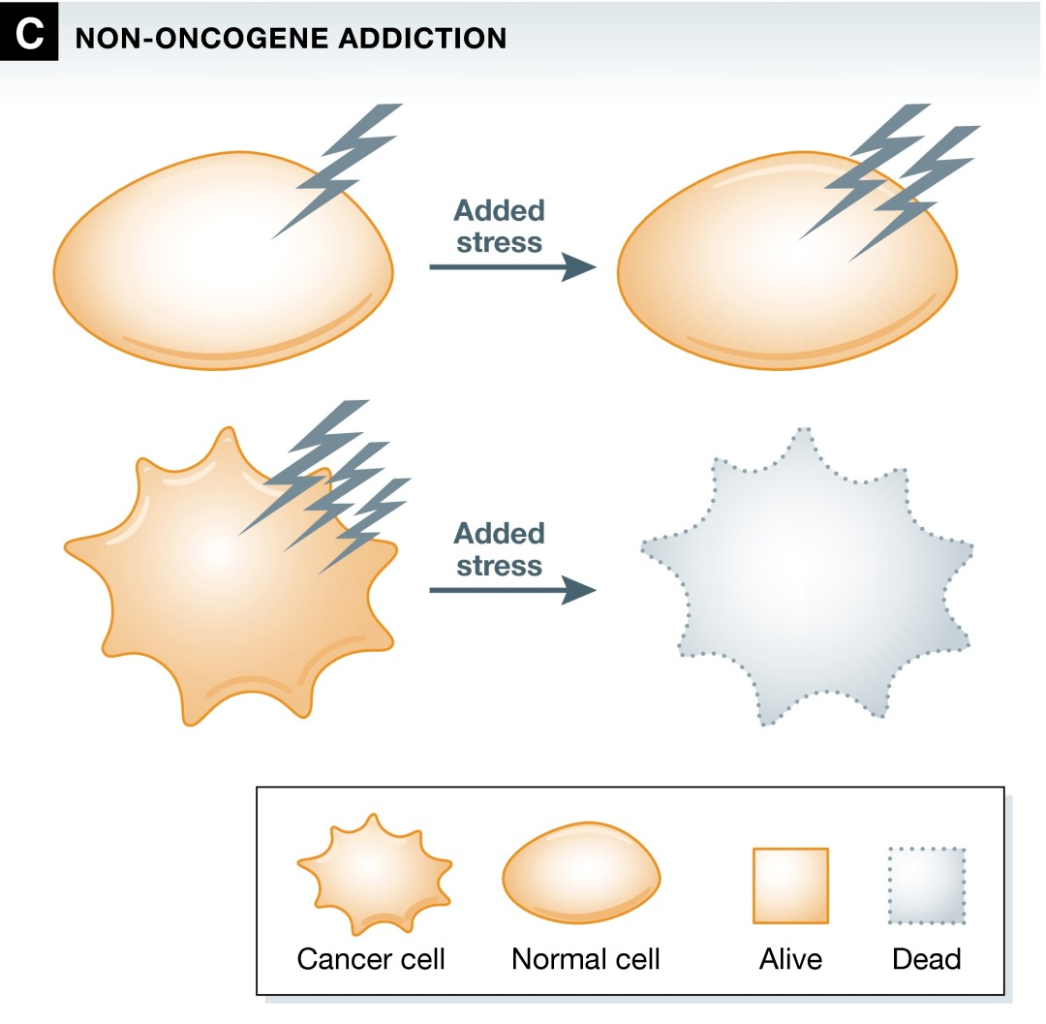
▲ 非致癌基因成瘾细胞效应示意图:癌细胞会升高各种应激水平,这是由致瘤过程中的附带事件引起的;通过施加额外的压力或通过抑制特定的补救途径可特异性杀死肿瘤细胞,而正常细胞不受影响
生物标志物检测对于识别具有可靶向治疗的致癌基因成瘾NSCLC亚组至关重要。这些致癌驱动基因主要存在于肺腺癌(LUADs)中。有必要鉴定特定的分子变异,以采用适当的靶向药物进行治疗。
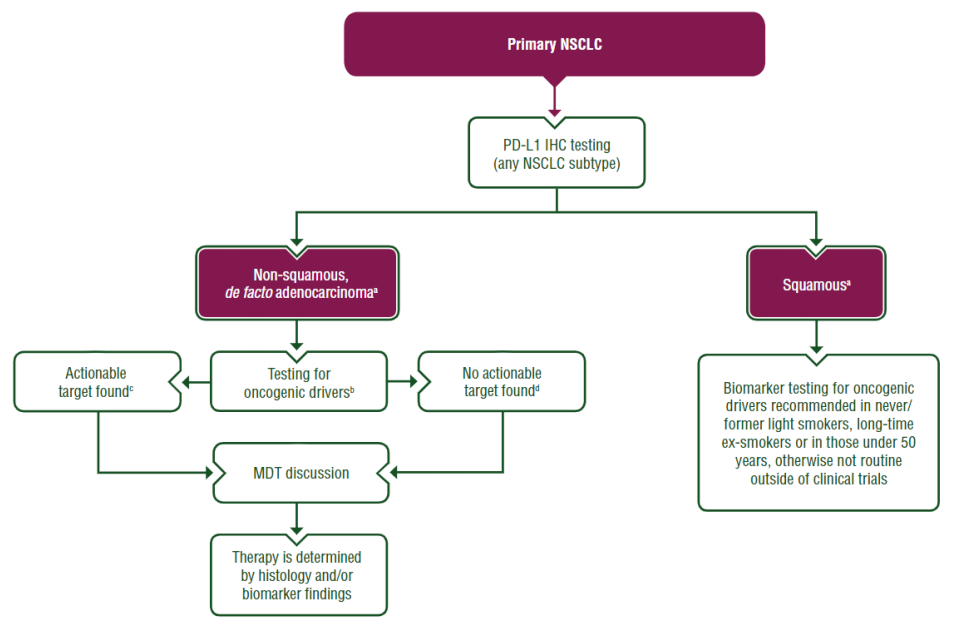
▲ IV 期非小细胞肺癌(NSCLC)诊断和检测活检/细胞学样本的流程图:所有NSCLC(无论什么亚型)应首先进行PD-L1 IHC检测;非鳞癌(腺癌)推荐进行致癌驱动基因检测,无论是否检测到可用药靶点,都应该进行MDT(或MTB)讨论,最后由组织学/生物标志物的发现指导治疗;鳞癌推荐从未/前轻度吸烟者、长期戒烟者或50岁以下患者进行致癌驱动基因检测,否则除临床试验外不进行常规检测
● 应获取足够的组织样本用于组织学类型诊断和分子检测,以制定个体化治疗决策 [IV,A]。
● 病理诊断应参照2015年WHO肺部肿瘤分类 [IV,A]。
● 对所有NSCLC进行特定亚型分类对于治疗决策是必要的,并且应尽可能执行。应使用IHC方法将非特指型NSCLC的诊断率降至10%以下 [IV,A]。
● 非鳞癌(腺癌)推荐进行致癌驱动基因检测;鳞癌推荐从未/前轻度吸烟者(≤15包年)、长期戒烟者(戒烟>15年)或50岁以下患者进行致癌驱动基因检测,否则除临床试验外不进行常规检测 [IV,A]。
● 应确定EGFR突变状态 [I,A]。检测方法应充分覆盖EGFR 18-21外显子中的突变,包括与某些治疗耐药性相关的突变 [III,A]。当样本有限时,应至少确定最常见的EGFR敏感突变(19del、L858R)[I,A]。
● 第一代/二代EGFR-TKI治疗疾病复发时应进行EGFR T790M突变检测,因为有可克服T790M突变的TKI [I,A]。
● 应检测ALK重排 [I,A]。
● 通过FISH检测ALK易位仍然是金标准,但使用高性能ALK抗体和经过验证的IHC方法也可用于ALK易位的筛查 [III,A],并且已被接受成为FISH检测ALK易位的等效替代方法。
● 应检测ROS1重排 [II,A]。通过FISH检测ROS1易位仍然是金标准方法,IHC方法可用于ROS1易位的筛查 [IV,A]。
● 应检测BRAF V600突变 [II,A]。
● 应检测NTRK重排 [II,A]。NTRK重排的筛查可使用IHC或NGS,并进行适当后续检测以验证阳性结果 [II,A]。
● 应检测MET外显子14跳跃突变、MET扩增、RET重排、KRAS G12C 突变 和 HER2突变状态 [II,A]。
● 若可用,用于分子检测的多重平台(NGS)是首选 [III,A]。
● RNA-NGS是融合基因检测的首选方法 [III,B]。无论采用何种方式,都必须有充分的内部验证和质量控制措施,并且实验室必须参与并充分执行每个生物标志物检测的外部质量保证计划 [III,A]。
● cfDNA(液体活检)可用于检测致癌驱动基因突变和耐药突变,但所有cfDNA血液检测阴性的患者仍需要组织活检 [II, A]。

▲ 分子检测阳性IV期NSCLC治疗流程图
致癌驱动基因检测应包括EGFR突变、ALK易位、ROS1易位、BRAF V600突变、RET易位、NTRK1/2/3易位、HER2突变、EGFR 20ins突变、MET ex14跳突、KRAS G12C突变。
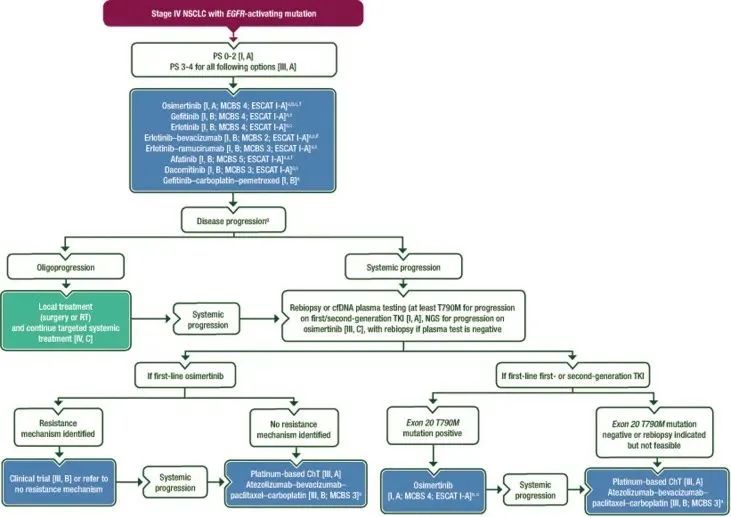
▲ EGFR敏感突变IV期NSCLC治疗流程图:所有EGFR敏感突变患者一线应接受EGFR-TKI的治疗;EGFR-TKI治疗失败且无ICI禁忌症患者,阿替利珠单抗+贝伐珠单抗+紫杉醇+卡铂联合治疗被认为是一种治疗选择;仅在EGFR-TKI和化疗进展后,ICI单药才被认为是一种可选方案
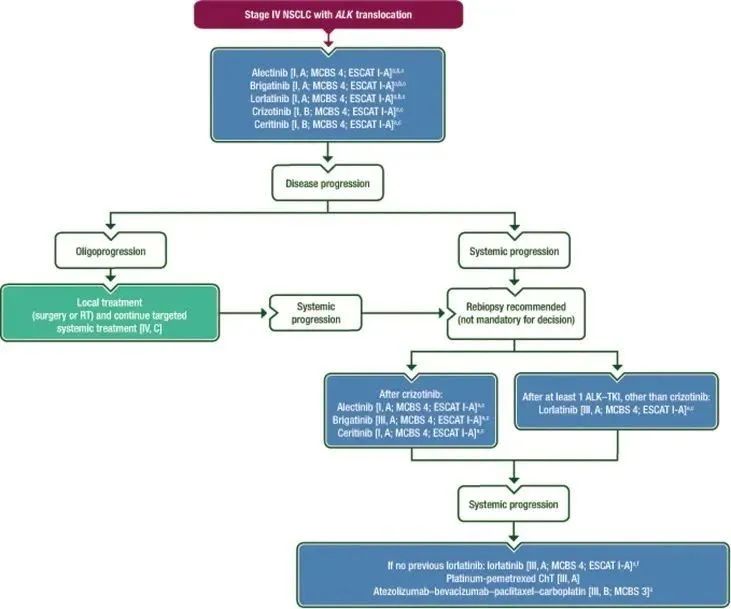
▲ ALK易位NSCLC治疗流程图:一线首选阿来替尼、布格替尼或洛拉替尼进行治疗,这些选项优于克唑替尼或塞瑞替尼;克唑替尼耐药推荐阿来替尼或其他布格替尼、塞瑞替尼的额外治疗选择;二代ALK-TKI治疗后进展患者,三代ALK-TKI 洛拉替尼是一种选择;三代ALK-TKI洛拉替尼治疗进展后,推荐含铂+培美曲塞联合治疗方案,也可以考虑阿替利珠单抗+贝伐珠单抗+紫杉醇+卡铂联合治疗方案
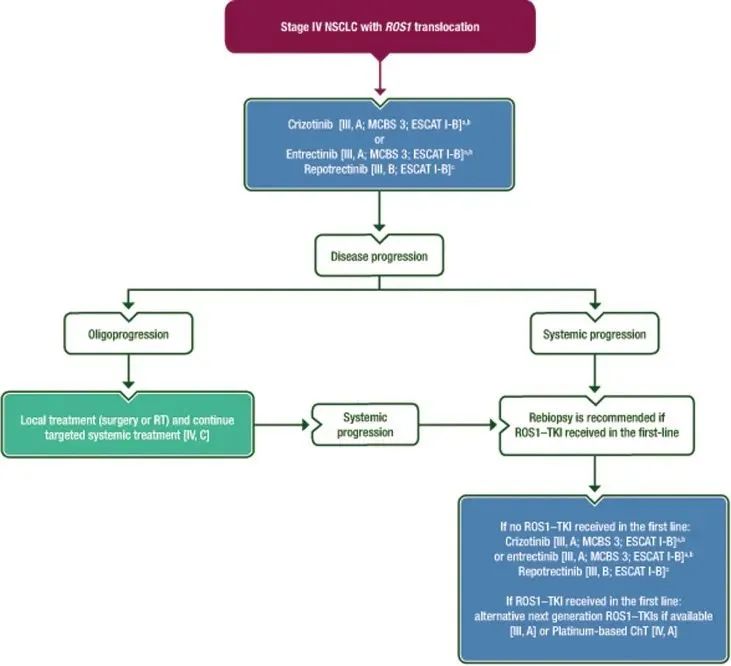
▲ ROS1易位NSCLC治疗流程图:克唑替尼被推荐用于一线治疗;在脑转移患者中,恩曲替尼(若可用)优于克唑替尼;若可用,repotrectinib(瑞波替尼)是一线治疗的选择,但未获得EMA批准;若一线治疗接受过克唑替尼治疗,在药物可用情况下二线治疗可能接受下一代ROS1-TKI或含铂化疗
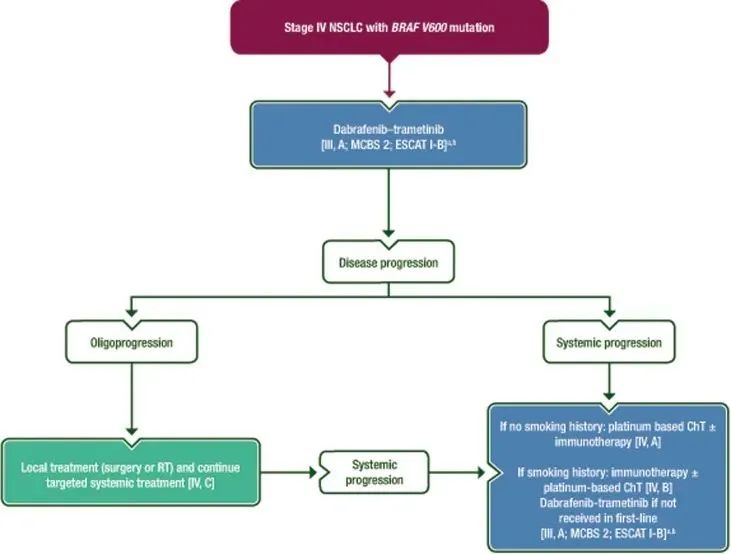
▲ BRAF突变IV期NSCLC治疗流程图:推荐使用BRAF-MEK抑制剂达拉非尼+曲美替尼;患者一线接受BRAF-MEK抑制剂治疗,若无吸烟史,可在二线治疗时采用含铂±免疫治疗,若有吸烟史,考虑免疫治疗±化疗
其他致癌驱动基因靶向治疗:
● RET融合:推荐塞普替尼或普拉提尼用于RET融合阳性NSCLC患者一线治疗。
● MET扩增、NTRK基因融合、HER2突变和EGFR ex20突变患者,推荐含铂双药化疗+ICI作为一线治疗。
● 卡马提尼和特泊替尼推荐用于MET ex14跳跃突变患者,但EMA仅批准用于经治NSCLC;若一线无可用MET-TKI,推荐含铂双药±ICI用于MET ex14 跳跃突变患者的一线治疗。
●HER2 ex20突变患者,trastuzumab–deruxtecan(DS8201a,若可用)推荐用于一线治疗后患者,但未获EMA批准。
● 拉罗替尼和恩曲替尼推荐用于NTRK基因融合且无令人满意选择的NSCLC患者。
● KRAS G12C 突变且一线单药ICI治疗进展的NSCLC患者,应给予含铂双药化疗。Sotorasib推荐用于既往治疗失败的 KRAS G12C 突变NSCLC患者;Adagrasib推荐用于既往治疗失败的 KRAS G12C 突变NSCLC患者,但未获EMA批准。
● Amivantamab推荐用于治疗既往治疗失败的EGFR ex20ins突变 NSCLC患者;莫博赛替尼可用于既往治疗失败的EGFR ex20ins突变NSCLC患者。
● 如果可选择下一线治疗,则应每8-12周进行一次随访 [IV,A]。
● 如果需要,应提供社会心理支持治疗 [IV,A]。
● 鼓励戒烟 [IV,A]。
在IV期肺癌中,通常只有少量活检样本和/或细胞学样本可用,更常见的是来自胸腔内部位,通常通过内窥镜检查或影像学辅助获取。可在多个转移部位诊断出肺癌。建议病理学家和介入医师应进行协作和频繁沟通,以最大限度地提高样本诊断率,例如样本的快速现场评估。
● 病理诊断应参照2021年WHO肺部肿瘤分类 [IV,A]。
● 应对晚期NSCLC进行系统的PD-L1 IHC检测 [I,A]。
● 如果细胞学样本用于临床PD-L1检测,各个实验室应针对同一肿瘤的组织活检样本在自己的细胞学制备样本中进行方法学验证 [IV,A]。
● 帕博利珠单抗、阿替利珠单抗 和 cemiplimab(西米普利单抗)单药治疗以及纳武利尤单抗+伊匹木单抗(未获EMA批准)一线治疗、以及帕博利珠单抗二线使用时需要进行 PD-L1检测 [I,A]。
此外,肿瘤突变负荷(TMB)作为肿瘤免疫原性的替代预测因子能够丰富NSCLC人群的反应,但缺乏采用这种复杂生物标志物及其标准化的令人信服的证据。

▲ 无免疫治疗禁忌症IV期鳞癌治疗流程图

▲ 分子阴性且无免疫治疗禁忌症IV期非鳞状NSCLC治疗流程图
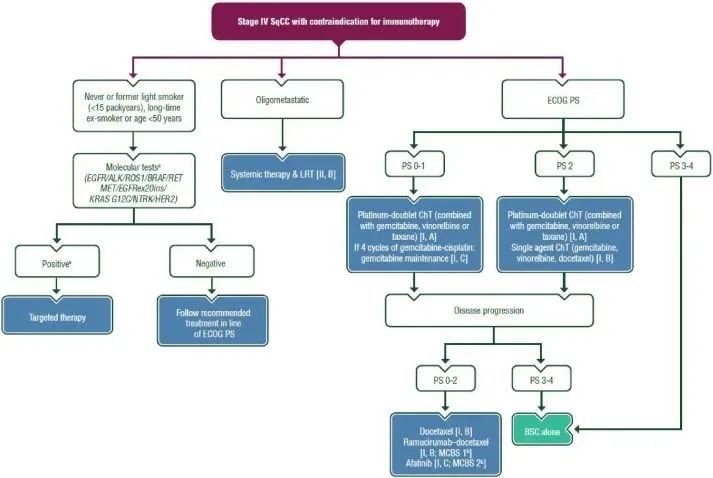
▲ 有免疫治疗禁忌症IV期鳞癌治疗流程图

▲ 分子阴性且有免疫治疗禁忌症IV期非鳞状NSCLC治疗流程图
● 如果可选择下一线治疗,则应每6-12周进行一次随访 [IV,B]。
● 对于完成预定ICI而无疾病进展迹象的患者,应每3-4个月进行一次 CT扫描。5年时停止治疗的患者,CT检查间隔时间可延长 [IV,B]。
● 如果需要,应提供社会心理支持治疗 [IV,A]。
● 鼓励戒烟 [II,A]。
随着精准医疗的快速发展,在NSCLC中发现了许多致癌驱动基因,并在晚期NSCLC患者的诊断和治疗中发生了翻天覆地的变化。
ESMO 2023发布的两部NSCLC临床实践指南将有助于我们进一步认识NSCLC致癌基因成瘾及非致癌基因成瘾的最新临床诊疗情况。
参考资料:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言