
图源:千库网 ID 20593293
(一)法布雷病肾脏损害发病机制及自然史
法布雷病(也称法布里病,Fabry disease),是一种多器官、多系统受累的罕见遗传性疾病,肾脏受累较为常见1,亦是患者主要死亡原因之一2。多达50%的男性法布雷病患者和20%的女性患者出现肾脏受累4,发病机制3见图1。如何尽早发现肾脏受累信号,并给予及时的治疗对法布雷病患者至关重要。
肾脏受累可表现为血尿、蛋白尿,部分患者表现为肾病综合征1。最早的肾脏异常包括在儿童和青春期可检测到尿液中Gb3异常升高、肾小球高滤过和微量白蛋白尿,显性蛋白尿通常出现在生命的第二或第三个十年,随后随着氮质血症和高血压的发展,肾小球滤过率在第三和第四个十年逐渐下降5。约30%的患者在30岁左右进展至终末期肾病1。
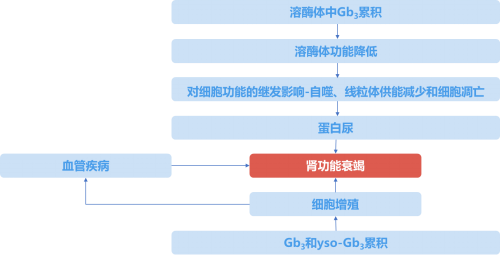
图1法布雷病肾脏受累发病机制
(二)法布雷病肾脏受累诊断及鉴别
法布雷病的诊断需结合临床表现、酶活性、基因检测、生物标志物等多项指标1。蛋白尿、血清肌酐和肾小球滤过率是法布雷病肾脏受累的常见标志物,蛋白尿>300mg/天和(或)肾小球滤过率<90ml/min/1.73m2时需警惕法布雷肾脏受累可能3。组织病理学活检具有辅助诊断意义,光镜下可见肾脏组织细胞呈空泡改变,电镜下可见肾小球脏层上皮细胞、肾小管上皮细胞胞质内充满“髓样小体”及“斑马小体”,呈圆形或卵圆形、内心多层状,类似洋葱皮或髓鞘结构,是溶酶体糖脂聚集的典型病理特征1,6,对法布雷病具有提示意义。蛋白尿和肾小球滤过率降低是晚期肾脏受累标志,高血压、高血脂等基础疾病也可导致肾小球滤过率降低。
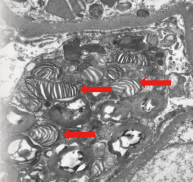
图2髓样小体及斑马小体6
法布雷病肾脏受累需要与其他肾病进行鉴别区分。出现蛋白尿和肾功能不全时,需与原发性肾小球肾炎或其他继发性肾小球疾病进行鉴别7。
(三)法布雷病肾脏受累治疗与管理
法布雷病的治疗目标在于稳定肾小球滤过率(eGFR),延迟/避免进展至终末期肾病(ESRD)8。患者确诊后,需对疾病严重度进行全面、准确的基线评估,包括:估算肾小球滤过率、尿白蛋白/肌酐比值、24h尿蛋白定量及肾活检(必要时)。在基线评估基础上制定适当个体化治疗方案,定期检测和调整治疗,优化患者的疾病管理。需注意的是,仅通过对症治疗来管理法布雷病并不合适,对症治疗并未针对潜在的法布雷病发病机制。酶替代疗法(ERT)依然是法布雷病治疗基石,减轻患者疼痛程度,减少蛋白尿1,稳定肾脏功能3,尽早启动ERT治疗可显著改善患者的结局1,3。
应持续监测法布雷病肾脏受累相关临床参数,以保证患者获得较好的个体化治疗(图3)1。eGFR是全球Delphi共识和FDA一致推荐的法布雷病肾脏结局的优先评估指标9。
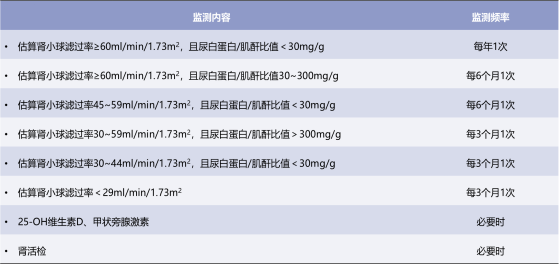
图3法布雷病临床监测项目建议1
法布雷病肾脏受累较为常见,蛋白尿、血清肌酐和肾小球滤过率是法布雷病肾脏受累的常见标志物,组织病理学活检具有辅助诊断意义。针对肾脏受累,应积极开展对症治疗和ERT特异性治疗,并持续监测法布雷病肾脏受累相关临床参数,以保证患者获得较好的个体化治疗。
参考资料:
1.中国法布雷病专家协作组. 中华内科杂志. 2021,60(4);321-330.
2.Tina Levstek, et al. Genes (Basel). 2020 Sep 18;11(9):1091.
3.Stephen Waldek, et al. BMC Nephrol. 2014 May 6;15-72.
4.McCloskey S, et al. F1000Res. 2018 Mar 22;7.
5.Tsai TH, et al. In Vivo. 2023 Nov-Dec;37(6):2609-2617.
6. Huang X, Zhang R. N Engl J Med. 2020;383(1):e2.
7.中华人民共和国国家卫生健康委员会. 罕见病诊疗指南. 2019版.
8.Wanner, et al. Mol Genet Metab. 2018;124:189-203.
9.Moreno-Martinez D, et al. Mol Genet Metab. 2021;132(4):234-243.

如遇到疑似患者,添加微信领取采血包免费安排送检
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#罕见病# #法布雷病#
70