01 心脏传导系统
1、心脏传导系统
心脏传导系统主要包括5种特殊的组织:窦房结、房室结、希氏束、左束支及右束支和浦肯野纤维细胞。
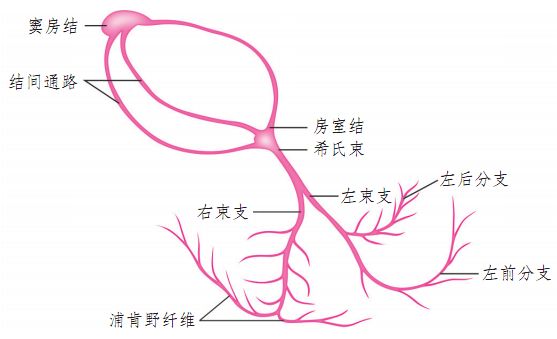
图1 心脏传导系统
冲动起源于窦房结并传导至心房,引起心房去极化。来源于心房的冲动传导至房室结,出现传导延迟。延迟的存在使得心房收缩并将血液泵入到心室。经过房室结之后,冲动沿着左右束支进行传导,到达浦肯野纤维时引起心室去极化。
优势起搏位点是窦房结,同时心脏还存在心房肌细胞、房室结、希氏束、左右束支、浦肯野纤维细胞、心室肌细胞起搏位点。当窦房结失去功能时,其他位点便会以较低频率发放冲动。
2、各起搏点的心率
窦房结 60~100次/分
心房肌细胞 55~60次/分
房室结 45~50次/分
希氏束 40~45次/分
束支 40~45次/分
浦肯野细胞 35~40次/分
心室肌细胞 30~35次/分
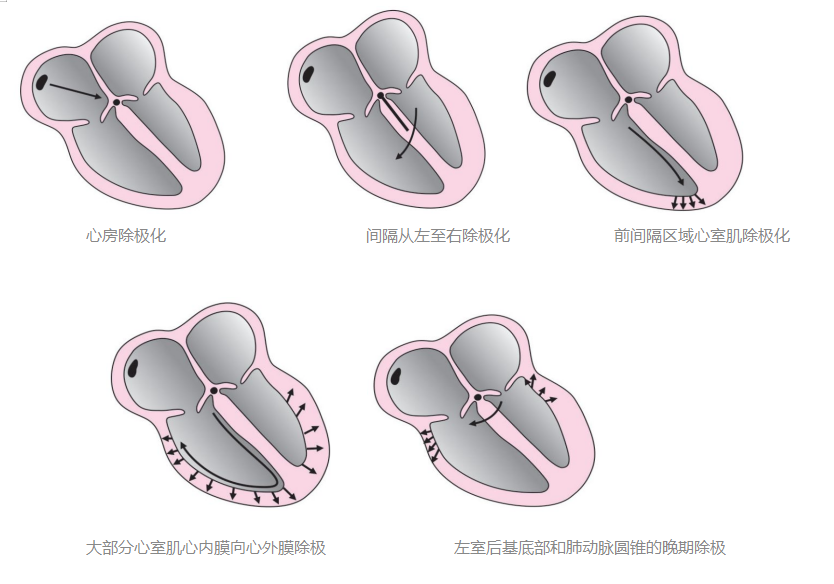
3、心脏的传导过程

02 心电图检查
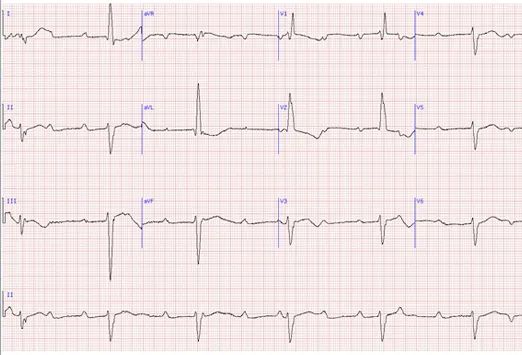
1、心电图导联分为:
胸导联、肢体导联、标准导联(Ⅰ、Ⅱ、Ⅲ)
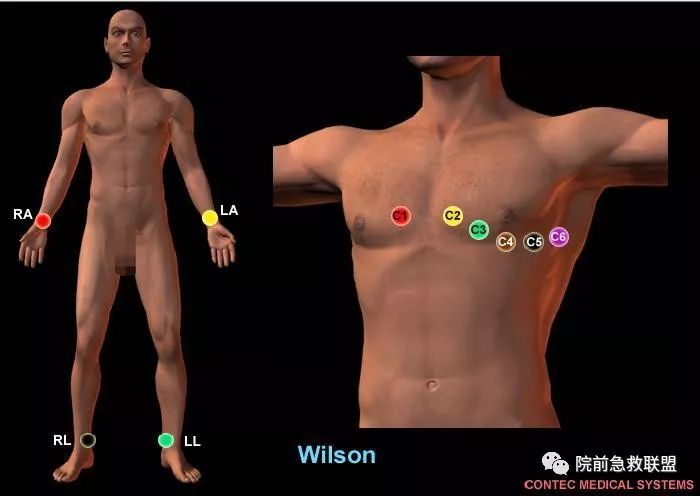
2、心电图导联的连接方式
①肢导联连接法:
右上肢-红线、左上肢-黄线、左下肢-绿线、右下肢-黑线
②胸导联连接法:
V1,胸骨右缘第4肋间。
V2,胸骨左缘第4肋间。
V3,V2与V4两点连线中点。
V4,左锁骨中线与第5肋间相交处。
V5,左腋前线同V4水平。
V6,左腋中线同V4水平。
(V1-V6接线按颜色顺序:红、黄、绿、棕、黑、紫)
③标准导联:Ⅰ、Ⅱ、Ⅲ
以上是标准12导联
④常规心电图机导联的意义
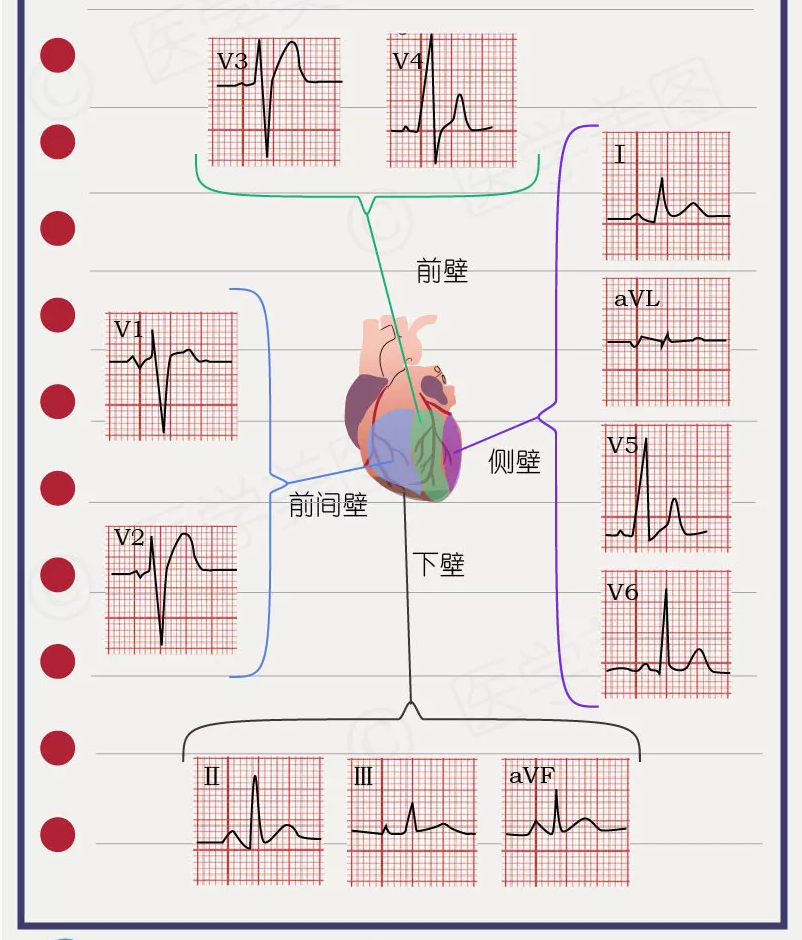
03 心电图和波段意义
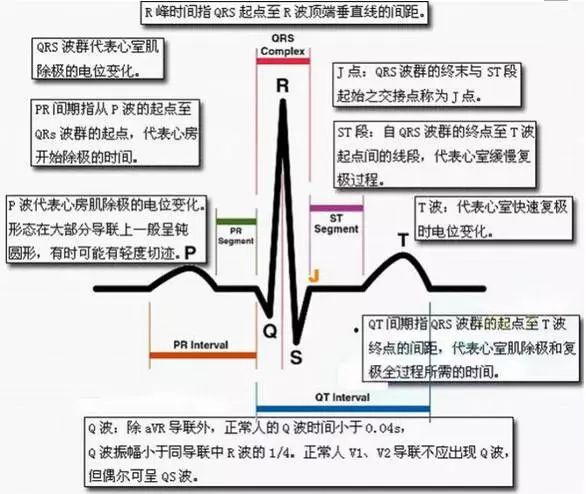
纵向每一小格代表0.1mV,横向每一小格代表0.04s。(因为心电图机的灵敏度和走纸速度分别是1mV/cm和25mm/s.)
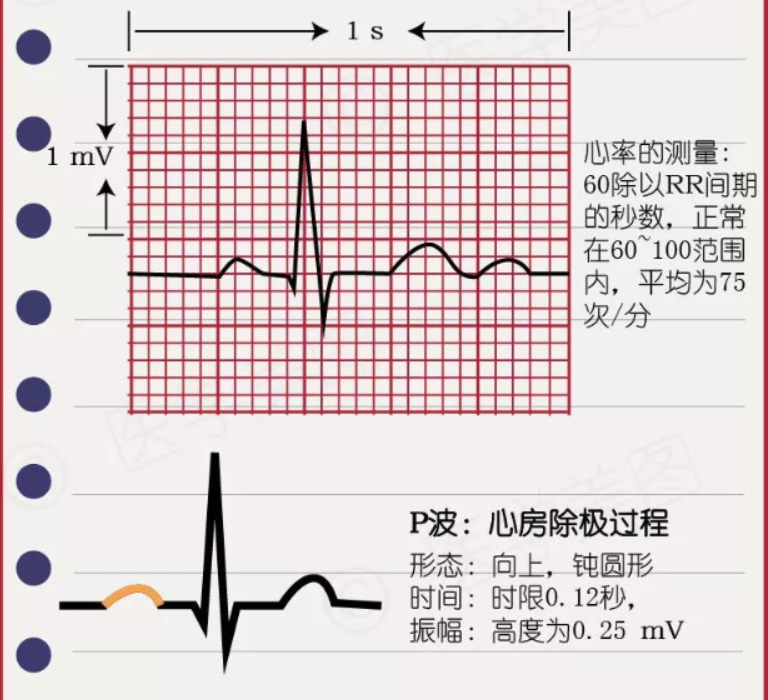
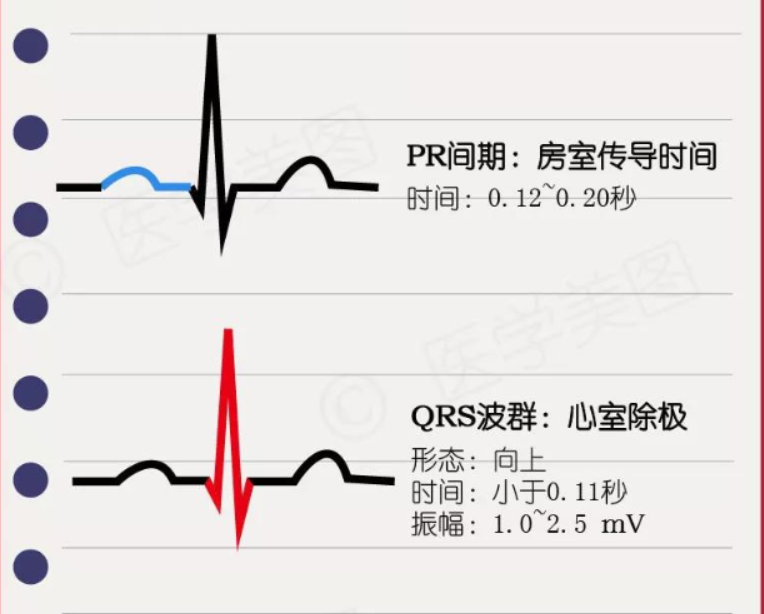
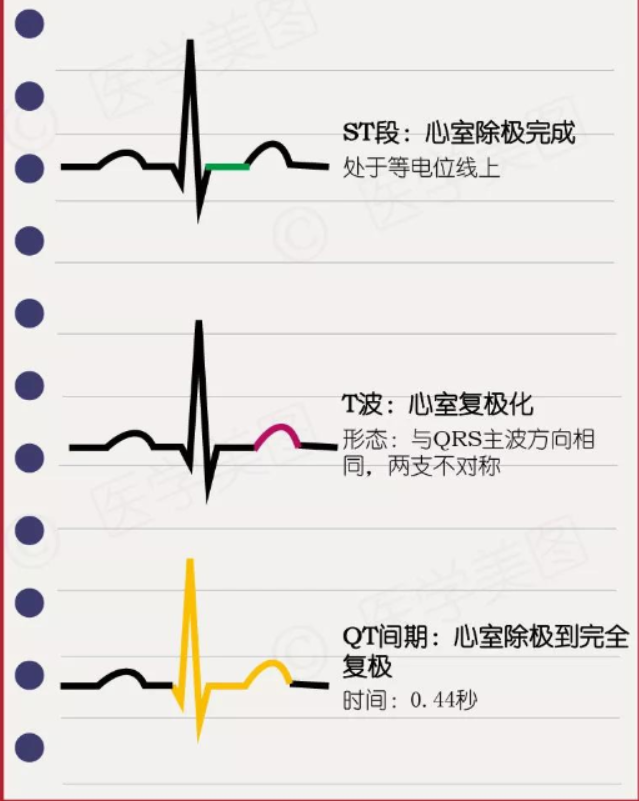
04 心律失常的分类
包括心脏冲动频率、节律、起源部位、传导速度与激动顺序的异常。
1)心率过快:窦速、房速、房扑、交界性心动过速、心房扑动、室上速、室速等。
2)心率过慢:窦性停搏、窦缓、房室传导阻滞等
3)心率过乱:房早、心房颤动、病态窦房结综合征、交界性早搏、室早、室颤等
05 常见心律失常诊治——心房
1、窦性心动过速
(1)病因
生理状态下可因运动、焦虑、情绪激动以及吸烟、服用咖啡、茶水等引起。
(2)表现会有心慌、胸闷、气短、出汗、头昏、眼花、乏力等不适,可诱发其他心律失常或心绞痛的发作,心跳多为100~150次/min。
(3)心电图
临床上患者行心电图检查及动态心电图检查,若窦房结的频率P 波率在100~160次/min,多在130次/min左右,个别可达160~180次/min。持续性窦性心动过速24h动态心电图记录的P 波总数应>14.4万次。
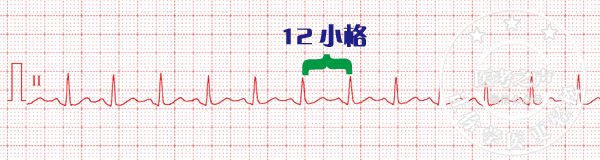
(4)治疗
①一般生理性的窦性心动过速不需要治疗,去除诱因即可。
②如果是因为病理性的因素导致的,并且患者有心慌、胸闷、气短等不适,需要给予药物对症治疗。
(1)病因
① 心源性因素,主要是由于心肌缺血,窦房结本身功能异常,如冠心病、病态窦房结综合征、心肌炎等。
(2)表现
轻的窦性心动过缓没有任何表现,但是当心率过低(<40次/分),就会导致心、脑、肾等脏器血供不足。轻者头晕、乏力、胸闷、反应迟钝、记忆力差等,严重者可有黑蒙、晕厥(短暂的意识丧失)或者阿斯综合征发作。由于心脏排出量过低会导致肾脏灌注不足,引起少尿。
(3)心电图
临床上患者行心电图检查及动态心电图检查,若窦房结的频率P波<60次/分钟,一般不低于40次/分。或者24小时动态心电图检查:窦性心搏<8万次。即可诊断窦性心动过缓。
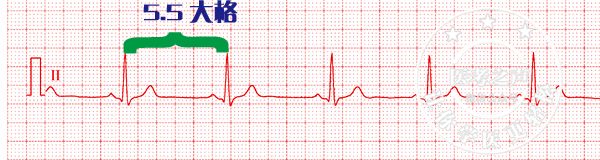
(4)治疗
①窦性心动过缓如果没有任何症状,且心率不低于40次/分不需治疗。
②如果心率低于40次/分,并且伴有症状,需应用提高心率的药物,如阿托品、异丙肾上腺素或给予安装临时起搏器,如果有显著心动过缓并出现晕厥,需安装永久人工起搏器
3、窦性停搏
窦性停搏又称为窦性静止,是指窦房结在一个或多个心动周期中不能产生冲动,以致不能激动心房,使心脏暂时停止活动。
(1)病因
①迷走神经张力增高:压迫颈动脉窦、刺激咽部、气管插管操作等都可以引起迷走神经张力增高,发生窦性停搏。
②颈动脉窦过敏。
③急性心肌梗死、急性心肌炎、心肌病、脑血管意外和窦房结自身病变等均可导致窦性停搏。
④应用奎尼丁、乙酰胆碱、钾盐和洋地黄类药物者也可出现窦性停搏。
(2)表现
短暂的窦性停搏可无症状,过长时间的窦性停搏的患者可出现心悸、头晕、黑曚、短暂意识障碍,严重者可发生Adams-Stokes综合征(阿-斯综合征),甚至猝死。
(3)心电图
表现为一段较长时间内无P波及QRS波,其长间期与正常窦性的PP间期之间无倍数关系,长间期后可见交界区或室性逸搏性心律。
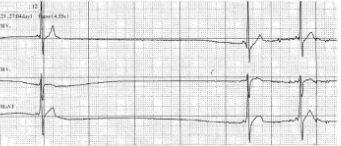
(4)治疗
无症状的窦性停搏患者一般无须治疗;有症状者可采取药物或安装心脏起搏器治疗,在此基础上,应针对病因进行治疗,如纠正高钾血症、停用引起心动过缓的药物等。
4、房性期前收缩
房性期前收缩又称房性早搏、房性期外收缩、房性过早搏动,简称房早,是起源于窦房结以外心房任何部位提前发出的异位激动。
(1)病因
①房性期前收缩发生的原因有时并非由单一因素所致,可能由数种因素所致。
②神经功能性因素、炎症、缺血、缺氧、心脏病变、电解质紊乱等都可能引起房性期前收缩。
③心血管疾病史、年龄增加等可能导致本病发生风险增加。
(1)P波提前发生,与窦性P波形态不同;
(2)PR间期>0.12秒;
(3)QRS波群呈室上性,部分可有室内差异性传导;
(4)多为不完全代偿间歇。
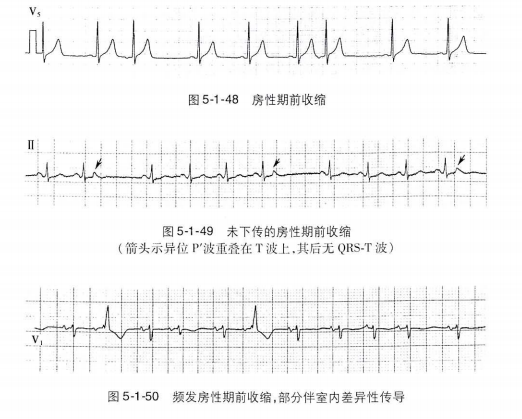
药物治疗
1、β受体阻滞剂
常为首选药物,适用于伴有交感神经功能亢进者,常用药物如普萘洛尔等。
2、非二氢吡啶类钙通道阻滞剂
常用药物为维拉帕米等。
5、房扑
(1)病因
心房扑动与心房颤动的病因尚不完全明确,器质性心脏病是其常见的原因。但心房扑动与心房颤动也可见于正常人,部分可存在诱因。
房扑大多为短阵性,心电图特点是正常P波消失,代替为连续性的锯齿样的F波,F波间无等位线,波幅大小一致,频率多为250—350次/分,大多数不能下传,大多数以2:1或者4:1下传,所以心室率是固定的。如果心房心室传导比例不恒定或者伴有文氏现象,那么心室率可以出现不规则,房扑时QRS一般不会增宽。
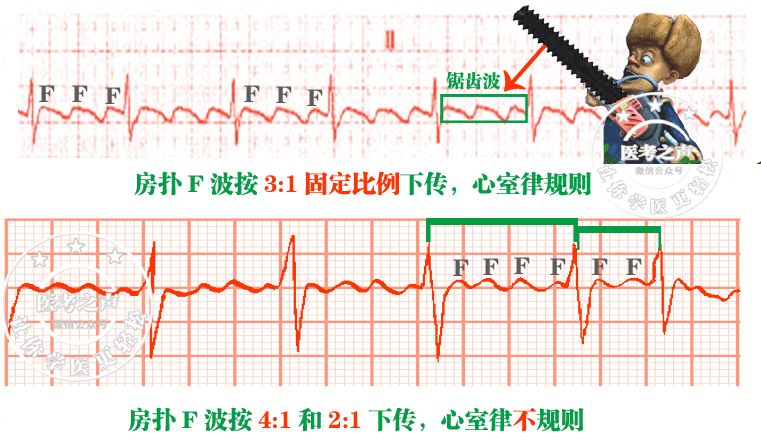
1、常用美托洛尔、艾司洛尔等β受体阻滞剂,维拉帕米、地尔硫䓬等钙通道阻滞剂,地高辛、毛花苷丙等洋地黄制剂以及胺碘酮等抗心律失常药物来减慢心室率。
2、非药物治疗
直流电复律是终止房扑最有效的方法
3、抗凝治疗
常用华法林。紧急复律治疗可选用静注肝素或皮下注射低分子量肝素抗凝。
1、器质性心脏病(即心脏本身有基础疾病)
(1)冠心病:有冠状动脉狭窄、急性心肌梗死等基础病的患者常发生房颤。
(2)风湿性心脏瓣膜病:风湿性心脏瓣膜病是房颤的常见原因,尤其多见于二尖瓣狭窄合并关闭不全。
(3)肺源性心脏病:肺内反复感染、长期缺氧等可致房颤。
(4)先天性心脏病:房间隔缺损常发生房颤。
(5)心肌病:各种类型的心肌病均可以发生房颤,以原发性充血性心肌病为主。
(6)预激综合征:预激综合征合并房颤的机会很高,一般认为心室预激的房颤发生率与年龄有关,在儿童患者很少发生,而高龄患者合并房颤发生率较高。
2、其他基础疾病
(1)高血压:高血压在房颤原因中的比率较高,房颤的发生与高血压所致肥厚心肌的心电生理异常、肥厚心肌缺血及肥厚心肌纤维化有关。由于心肌肥厚及纤维化,心室顺应性减退,心房压升高及左心房增大,加上心肌缺血,从而诱发房性电生理紊乱而导致房颤。
(2)甲状腺功能亢进:老年人甲亢可能存在心肌的器质性损害,易发生慢性房颤。
典型症状
大多数患者感觉有心慌、呼吸困难、胸痛、疲乏、头晕和黑蒙(突然眼前一黑)等症状。
并发症
1、血栓栓塞
房颤患者可并发血栓栓塞,心房失去收缩力、血流淤滞形成血栓,发生栓塞。
2、晕厥
窦房结障碍及房室传导功能异常,或者房颤转律过程中血栓形成后脱落可引起晕厥。
3、心力衰竭
房颤若控制不及时,可能造成心脏的血液流通障碍,从而引发心力衰竭。
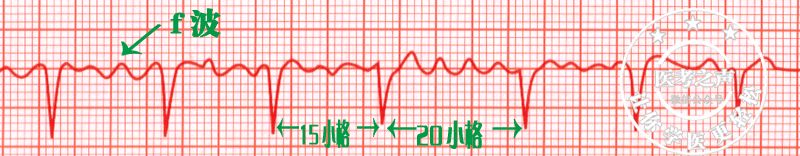

06 常见心律失常诊治——心室
1、室性期前收缩
室性期前收缩又称室性早搏、简称室早,是早于基础心律(多为窦性心律)提前出现的室性冲动,可单独出现,也可呈对出现。室性期前收缩是最常见的室性心律失常,正常人与各种心脏病病人均可发生室性期前收缩。
(1)病因
导致室性期前收缩的病因目前尚不完全明确。任何可导致心室肌提前除极的因素均可引发室性期前收缩,如器质性心脏病、药物作用、电解质紊乱等。不良生活习惯是本病的主要诱因。
(2)表现
1、胸部不适
患者常自觉心慌、心跳有力或“停跳”感,还可伴胸闷、类似电梯快速升降的失重感、代偿间歇后有力的心脏搏动等。
2、全身表现
(1)部分患者可因室性期前收缩导致心排血量下降及重要脏器血流灌注不足,由此引发乏力、气促、出汗、头晕等供血不足的表现。
(2)部分患者因频繁发作的期前收缩还可导致严重焦虑、失眠等不适。
(3)心电图
①提前发生的QRS波群,时限常超过0.12秒、宽大畸形;②ST段与T波的方向与QRS主波方向相反;③室性期前收缩与其前面的窦性搏动之间期(称为配对间期)恒定,后可出现完全性代偿间歇。
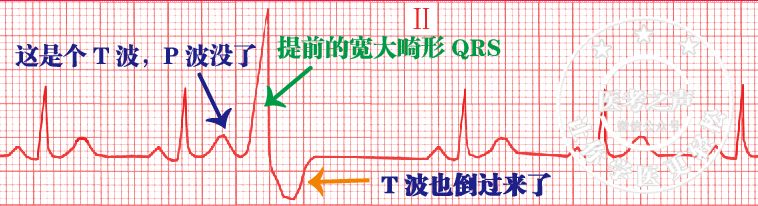
(4)治疗
对因治疗
室性期前收缩伴发心力衰竭、低钾血症、洋地黄中毒、感染、肺源性心脏病等情况时,应首先治疗病因。
药物治疗
1、β受体阻滞剂或非二氢吡啶类钙通道阻滞剂
可考虑使用β受体阻滞剂或非二氢吡啶类钙通道阻滞剂,但疗效有限。钙通道阻滞剂的应用证据少于β受体阻滞剂,并且这些药物本身也有可能会引起明显的症状。
2、Ⅰ、Ⅲ类抗心律失常药
虽然Ⅰ、Ⅲ类抗心律失常药可能更有效,但在无结构性心脏病室早患者中应用此类药物的风险-获益比并不清楚,甚至可能会增加合并严重结构性心脏病患者的死亡率,因此治疗前应进行谨慎地评估。目前的适应证如下:
(1)无器质性心脏病,但室性期前收缩频发引起明显心悸症状,影响工作及生活者,可酌情选用美西律、普罗帕酮等,心率偏快,血压偏高者可用β受体阻滞剂。
(2)有器质性心脏病,伴轻度心功能不全(左心室射血分数0.4-0.5),原则上只处理心脏病,不必针对室性期前收缩用药,对于室性期前收缩引起明显症状者可选用普罗帕酮、美西律、莫雷西嗪、胺碘酮等。
(3)急性心肌梗死早期出现的室性期前收缩可静脉使用利多卡因、胺碘酮等。
2、室颤
心室颤动,简称室颤,是引发心脏骤停猝死的常见因素之一。心室连续、迅速、均匀地发放兴奋在240次/分以上,称为心室扑动。假如心室发放的兴奋很迅速而没有规律,这就叫心室颤动(室颤)。室颤的频率可在250~600次/分之间。
(1)病因
心室颤动常见于各种心血管疾病引起的心律失常,或者也可以由于麻醉和手术意外、触电、溺水、药物中毒等原因直接导致。
(2)表现
患者一旦出现心室颤动的情况,很快就会出现肢体抽动、意识丧失及心音和脉搏消失,呼吸于数十秒后停止。多数患者有发绀,即口唇青紫,部分患者有大小便失禁,如果没有得到及时救治,数分钟后逐渐出现瞳孔散大。
3、心电图
①QRS-T波完全消失。
②出现形态不同,大小各异,极不均匀的颤动波。
③频率在250-500次/分。
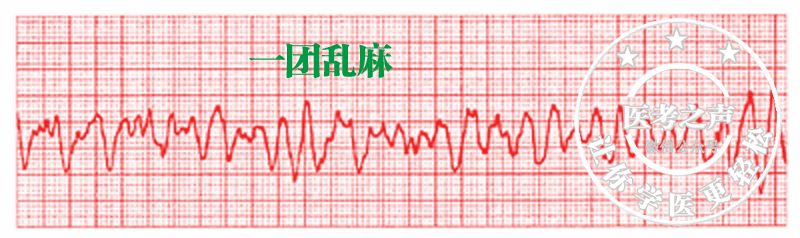
4、治疗
1、电击复律
医院内发生心室颤动,最有效的是非同步直流电除颤复律(360J),是应用除颤器向心脏释放短暂的脉冲电流,使心肌瞬间同时除极,恢复窦性心律。这是治疗心室颤动最有效的方法。
2、心肺复苏术
发生心室颤动的患者,医生或周围人应尽可能对其进行正确的心肺复苏术,加强对患者的急救治疗。
3、室扑
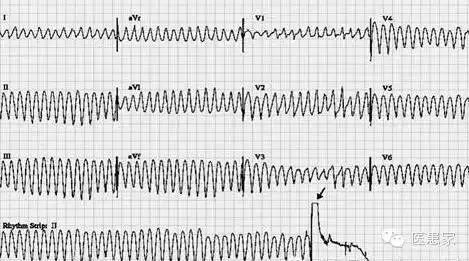
(3)治疗
最有效的是非同步直流电除颤复律(360J),是应用除颤器向心脏释放短暂的脉冲电流,使心肌瞬间同时除极,恢复窦性心律。
4、室速
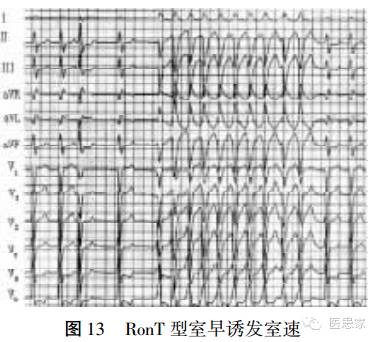
(3)治疗
急性期治疗
1、临床血流动力学不稳定者应立即行电转复。
2、如果临床血流动力学尚稳定者,可先选用抗心律失常药物治疗,无效时再选择电复律。
07 传导阻滞
(3)心电图
一度房室传导阻滞
P-R间期随年龄、心率而存在明显变化
① 窦性P波规律出现;
② P-R间期延长>0.20S;
③ 每个窦性P波后均有ORS波。
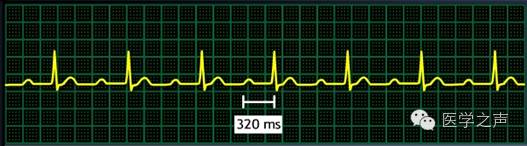
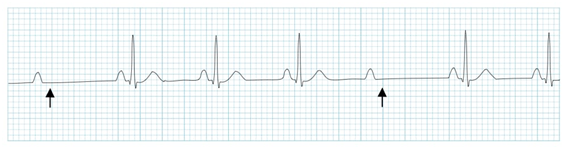
二度Ⅰ型房室传导阻滞(文氏现象)
特点
•PR间期逐渐延长,最终导致非传导性P波的形成(与Ⅱ型相比)
•脱漏搏动(dropped beat)前,PR间期最长。
•脱漏搏动后,PR间期最短。
•PP间期相对恒定。
•通常,每个周期的第一跳和第二跳PR间期增加幅度最大。
•在每个周期中,RR间期随着心跳逐渐缩短。
•文氏模式倾向于以固定的P波、QRS波比率(3:2、4:3或5:4)重复。
包含受阻P波在内的RR间期小于正常窦性PP间期的两倍。
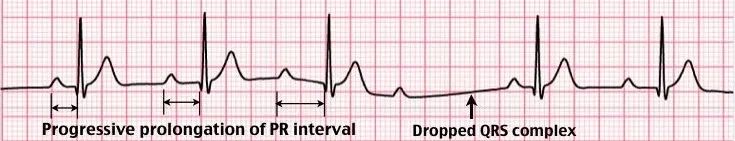
二度I型房室传导阻滞的典型心电图表现,PR间期逐渐延长,而后出现QRS波脱落
二度Ⅱ型特点
•与Ⅰ型相比,Ⅱ型传导阻滞有间歇性的非传导性P波,无PR间期的渐进性延长。
•传导节律时的PR间期保持不变。
•P波以恒定速率向下传导。
•脱漏搏动附近的RR间期是之前RR间期的精确倍数。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












学习了
95