eGastroenterology:肝肾综合征诊断与治疗的进展:关于HRS-AKI和肝移植的深入见解
2023-12-16 eGastroenterology eGastroenterology 发表于威斯康星
深入探讨了HRS-AKI的生物标志物和临床标准,为准确诊断这种疾病提供了新的工具。
在肝硬化等晚期疾病中,肝肾综合征引起的急性肾损伤(hepatorenal syndrome-acute kidney injury, HRS-AKI)是一种严重的病症,需要及时的诊断和治疗来改善患者的预后。HRS-AKI的准确诊断对于患者的治疗和预后具有重要意义。
在最新一期eGastroenterology期刊上发表的一篇综述性文章中,来自加拿大伦敦健康科学中心和智利天主教大学的Juan Arab教授研究团队以“Advances in the diagnosis and management of hepatorenal syndrome: insights into HRS-AKI and liver transplantation”为题,深入探讨了HRS-AKI的生物标志物和临床标准,为准确诊断这种疾病提供了新的工具。

HRS-AKI是一种在晚期肝硬化患者中出现的严重病症,需要及时识别和适当的管理来改善患者的预后。尽管血清肌酐升高是诊断HRS-AKI的一个关键指标(见图1),但与其它类型的急性肾损伤相比,这种病症的生物标志物和临床标准尚未得到充分研究。这项新的研究强调了HRS-AKI的生物标志物在诊断中的重要性,它们可以反映肾脏功能和血流动力学的指标。通过使用这些生物标志物,医生可以更准确地识别HRS-AKI,并指导治疗。

图1:HRS-AKI诊断标准
图注:HRS-AKI的特点是肾血流量和肾小球滤过率下降。它在肝硬化腹水患者肾功能减退但无内在肾脏疾病证据(如血尿、蛋白尿或肾脏超声异常)的情况下被诊断出来。AKI,acute kidney injury,急性肾损伤;HRS,hepatorenal syndrome,肝肾综合征;ICA,International Club of Ascites,国际腹水俱乐部;NSAIDS, non-steroidal anti-inflammatory drugs,非甾体抗炎药;sCr,serum creatinine,血清肌酐。
肝肾间关系复杂,由于动物模型设计困难,目前HRS-AKI主要基于人体观察进行研究。HRS-AKI以高动力循环、全身炎症、肝硬化心肌病和肾上腺功能不全为特点。门静脉高压导致循环障碍,引发系列反应影响肾功能。近半数HRS-AKI患者出现全身炎症,这与病原体和损伤相关分子模式有关。肝硬化性心肌病是终末期肝病中的心脏功能障碍,会导致血管扩张和低血压。肝肾综合征的病理生理机制不清,可能与病原体、细胞因子和下丘脑-垂体轴受损有关,可增加急性肾损伤风险(见图2)。
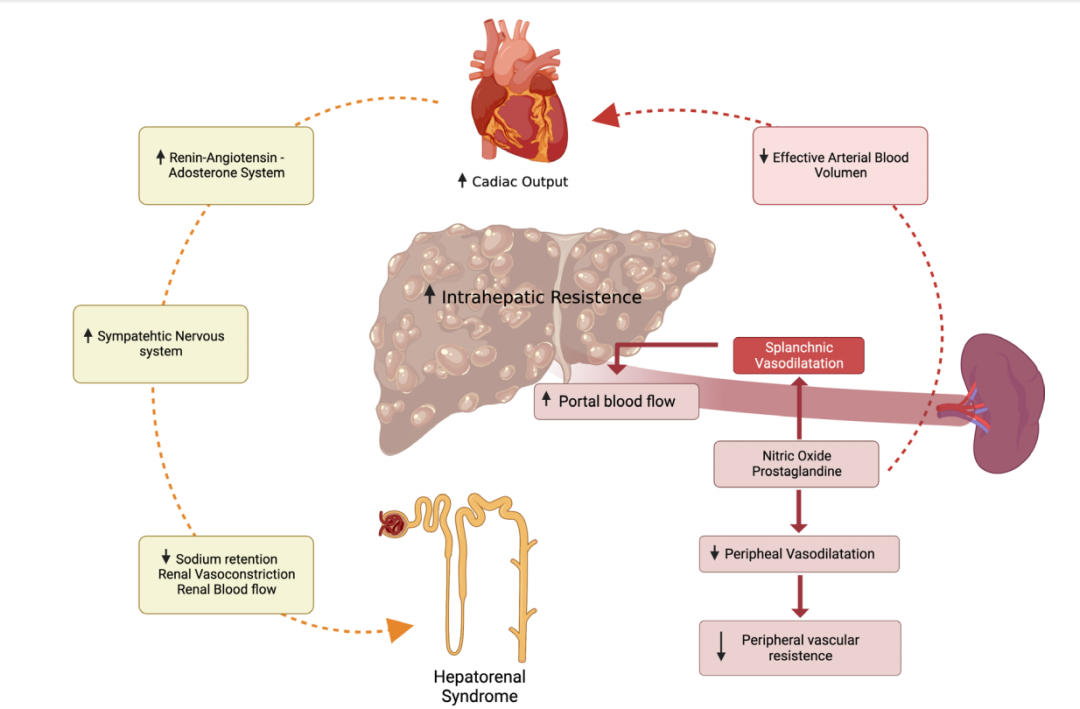
图2 :肝肾综合征-急性肾损伤的病理生理学研究
图注:肝硬化会导致肝内血管阻力的升高。内脏血管舒张增加了内脏循环中血管扩张剂(一氧化氮、一氧化碳、前列腺素和内源性大麻素)的产生。这些血管扩张剂诱导全身血管舒张,从而降低有效动脉血容量(EABV)和全身动脉压。为了抵消这种效应,全身血管收缩通路,包括肾素-血管紧张素-醛固酮系统、交感神经系统和精氨酸加压素,被激活以增强EABV。然而,这些代偿机制导致钠潴留、无溶质水排泄受损和肾血管收缩,最终导致肾血流量减少。
在HRS-AKI的治疗方面,该研究也提出了一些新的方法。首先,改善患者的血流动力学状况是治疗HRS-AKI的关键。研究提出使用白蛋白和血管收缩剂,比如特利加压素,它是一种合成的血管加压素类似物,可以有效地改善患者的血流动力学状况。尽管有一些报告指出特利加压素与副交感神经兴奋剂相比可能会增加不良事件的风险,但由于其快速且强大的反应以及提高生存率的能力,它仍然是HRS-AKI和急慢性肝衰竭的首选药物。
此外,作者还探讨了其他一些治疗方法,如使用米多君(一种α-1肾上腺素能受体激动剂)和奥曲肽(一种生长抑素类似物),以及经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt, TIPS)。这些治疗方法被提议作为HRS-AKI的辅助治疗手段,旨在改善血管收缩和肾脏血流。然而,这些辅助治疗方法并不能取代HRS-AKI的确定性治疗——肝移植。在药物治疗无法逆转病情的情况下,肝移植是唯一能够恢复肝功能并改善肾脏预后的方法。
在HRS-AKI患者的处理中,尽管多数病例对白蛋白容量扩张有反应,但无反应则可能意味着病症较严重。对于这些患者,肾脏替代疗法(renal replacement therapy, RRT)可以作为一种治疗选择(RRT包括间歇性血液透析(intermittent hemodialysis, IHD)和持续低效透析或连续肾脏替代治疗(continuous renal replacement therapy, CRRT)),尤其是对于那些无法接受肝移植的患者。然而,与晚期肝病相关的凝血病可能会增加RRT过程中的出血风险。在选择RRT治疗法时,应根据患者的具体状况进行评估和选择。虽然不同RRT方式在死亡率和肾功能恢复方面无显著差异,但CRRT在特定情况下可能更适合(见图3)。针对这类患者的治疗需综合考虑多种因素,以制定最佳治疗方案。

图3 :肾脏替代疗法(RRT)不同形态的特征
图注:RRT可以间歇性或连续地给药。有人认为,与间歇性血液透析(IHD)相比,持续肾脏替代治疗(CRRT)有几个优势,包括更好的血流动力学稳定性。然而,每种模式都有自己的优缺点。因此,两者之间的选择应该基于对每个患者的需求和情况的个性化评估。
目前有证据表明,对于某些特定情况,联合肝肾移植(combined liver-kidney transplantation, CLKT)可能是更好的选择。这项研究旨在评估当前关于肝硬化患者急性肾损伤的证据和建议,包括HRS-AKI的病理生理学特征、不同的治疗方案以及肝移植和联合肝肾移植的适应症。通过了解这些复杂病症的各个方面,研究人员和医生可以更好地为患者提供诊断和治疗方案。
这项研究的发现对于改善肝硬化患者的治疗结果具有重大意义。通过更准确地诊断HRS-AKI并使用新型治疗方案,医生可以更好地管理这种严重的并发症,并改善患者的预后和生活质量。
随着对HRS-AKI的生物标志物和临床标准的进一步了解,以及新的治疗方案的研发,我们有望在未来看到肝硬化患者的生存率和生活质量得到进一步提高。这项研究的成果为全球的医生和研究人员提供了一个新的视角来理解和治疗这种严重的肝肾综合征病症。
原始出处:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#肝硬化# #急性肾损伤# #肝肾综合征# #连续肾脏替代治疗#
114