误诊反思:这个问诊时我讲得头头是道的病例,结果证实误判了!回头再分析有何经验能借鉴?
2024-03-21 叶建明 叶建明说结节 发表于上海
医生有时候也很难!肺结节良恶性的判断在非侵入性操作前主要靠影像特征来判断良恶性,当影像表现不典型时,即使我们非常细致的阅片分析,仍无法达到百分之百正确。
前言:医生有时候也很难!肺结节良恶性的判断在非侵入性操作前主要靠影像特征来判断良恶性,当影像表现不典型时,即使我们非常细致的阅片分析,仍无法达到百分之百正确。而且往往与医生的第一感觉相关,如果开始第一眼觉得像恶性,就会寻找影像特征时按恶性方向考虑多些;如果第一眼觉得像良性,则阅片时就会找不是恶性的相关特点。可是本就不典型时,就容易出错。前段时间有位肺癌术后新检出肺实性结节的患者网络咨询,其实我已经费了很大的精力与时间来细致分析他的情况,也将他的资料留下来打算进行解析。但近日与其联系,问他后来检查的结果时,发现与我当初的判断是相反的。我当时的意见是:特殊感染(如隐球菌等)可能性大于恶性,恶性可能性大于普通感染。结果现在确诊是低分化癌!
病史信息:
基本信息:
男性, 64岁。
疾病描述:
两年前,右肺鳞癌手术1a2中低分化,术后无辅助治疗。原就一直多发结节,本次复查癌胚抗原升高翻倍,右肺上叶实性结节三个月0.5倍增到1.0,麻烦主任帮忙看看这个结节是转移还是原发,肺功能差如果不能手术是不是要消融,术后如果复发应该采取什么方案。
希望获得的帮助:
需要做pet或者其他检查吗?
影像展示与分析:
我们先看这次三个月进展病灶的2024年2月连续层面影像:
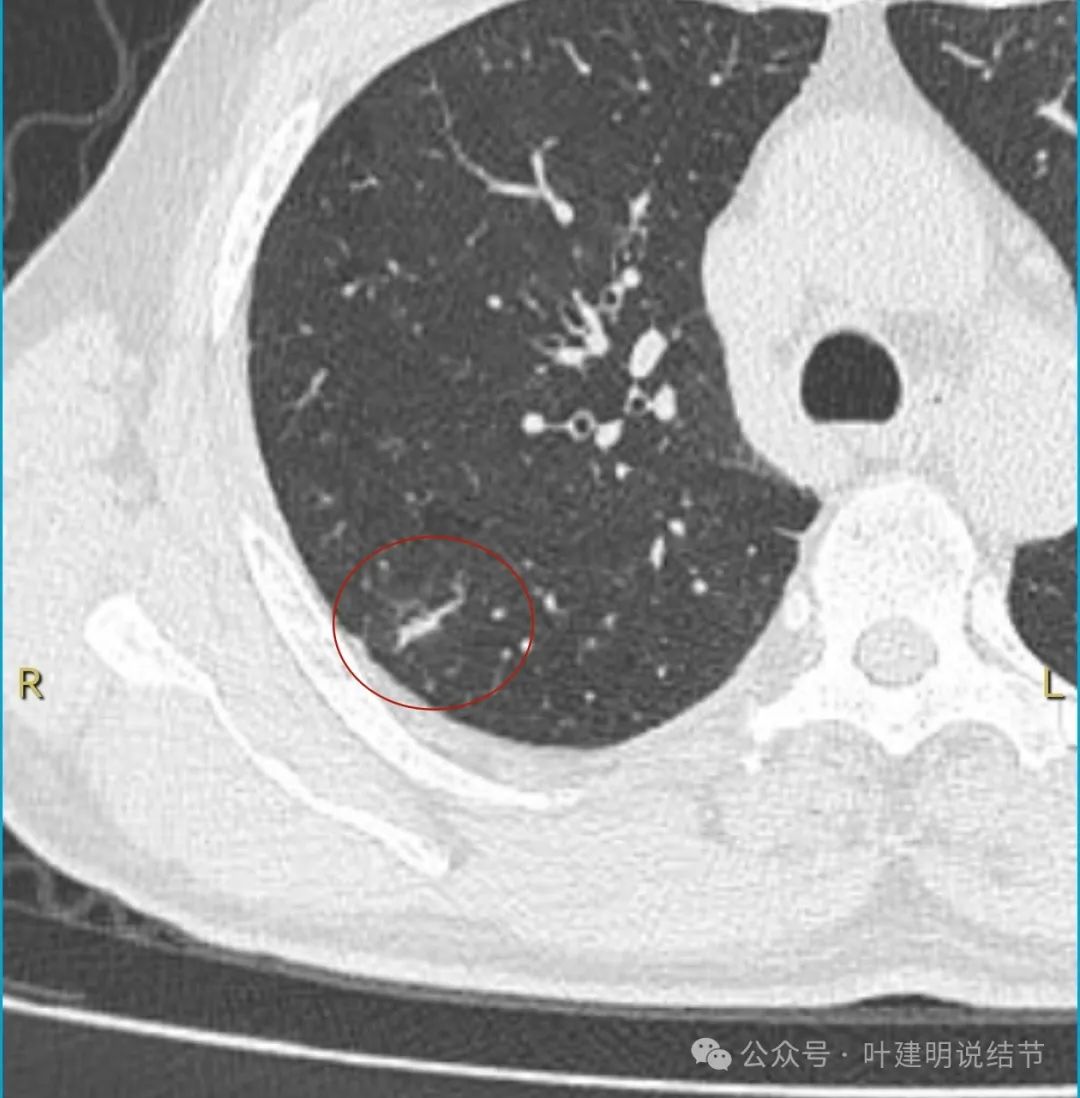
病灶出现,长条状,密度较高,边缘不光滑。
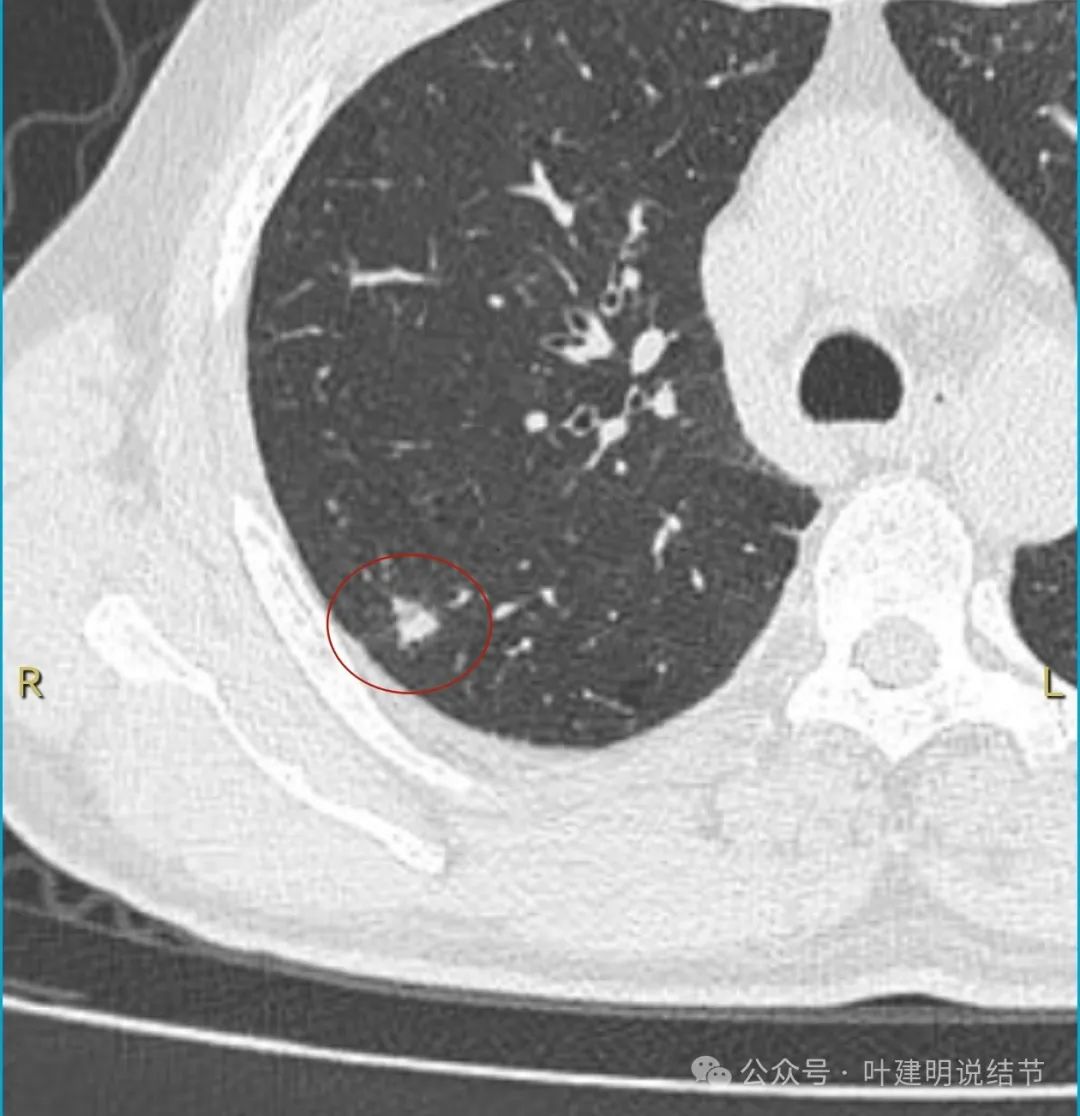
有点类三角形,边缘较为平直,但不光滑。
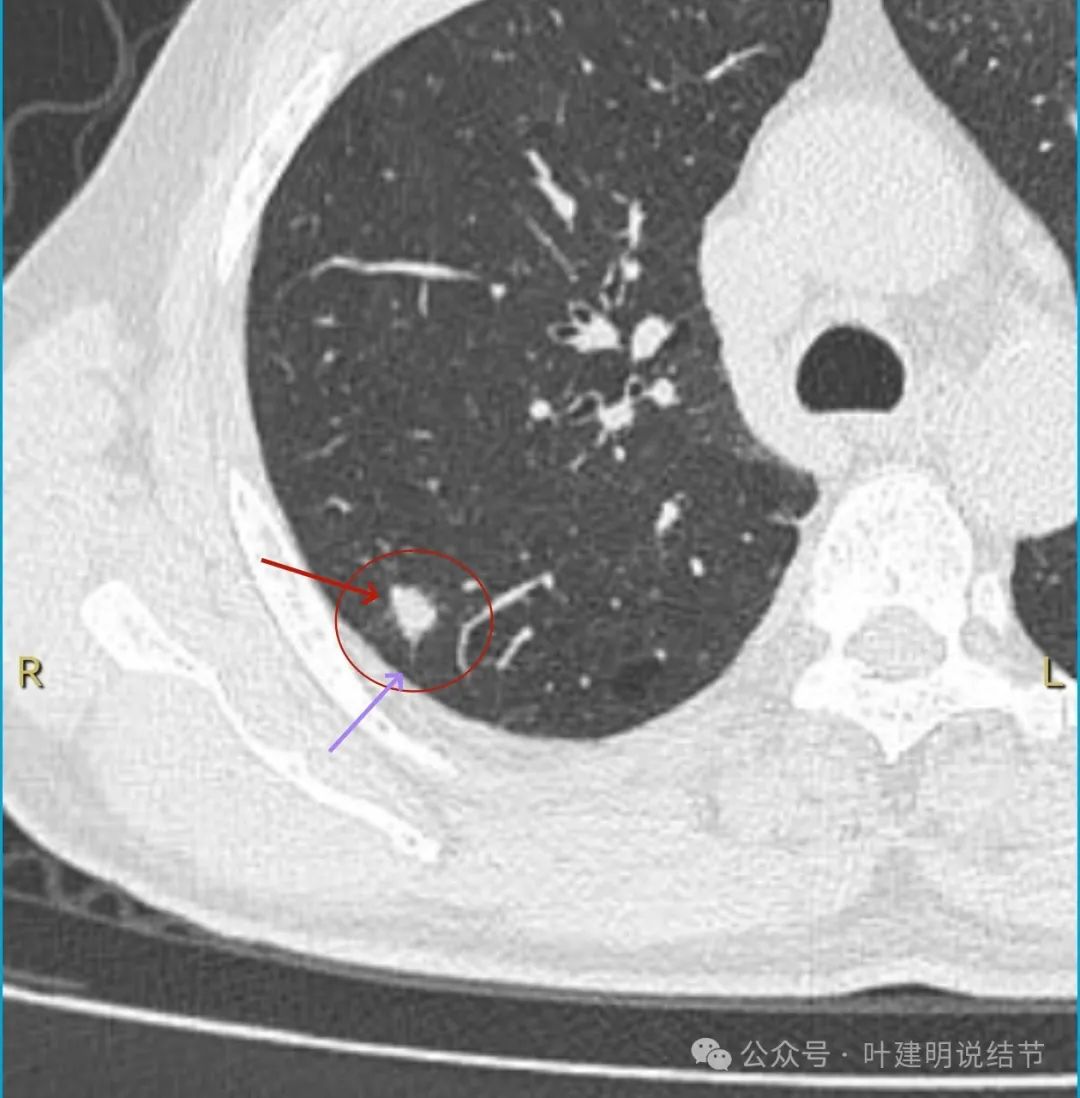
此层较前显得明显,边缘仍制造膨胀感,紫色箭头处似有毛刺征。
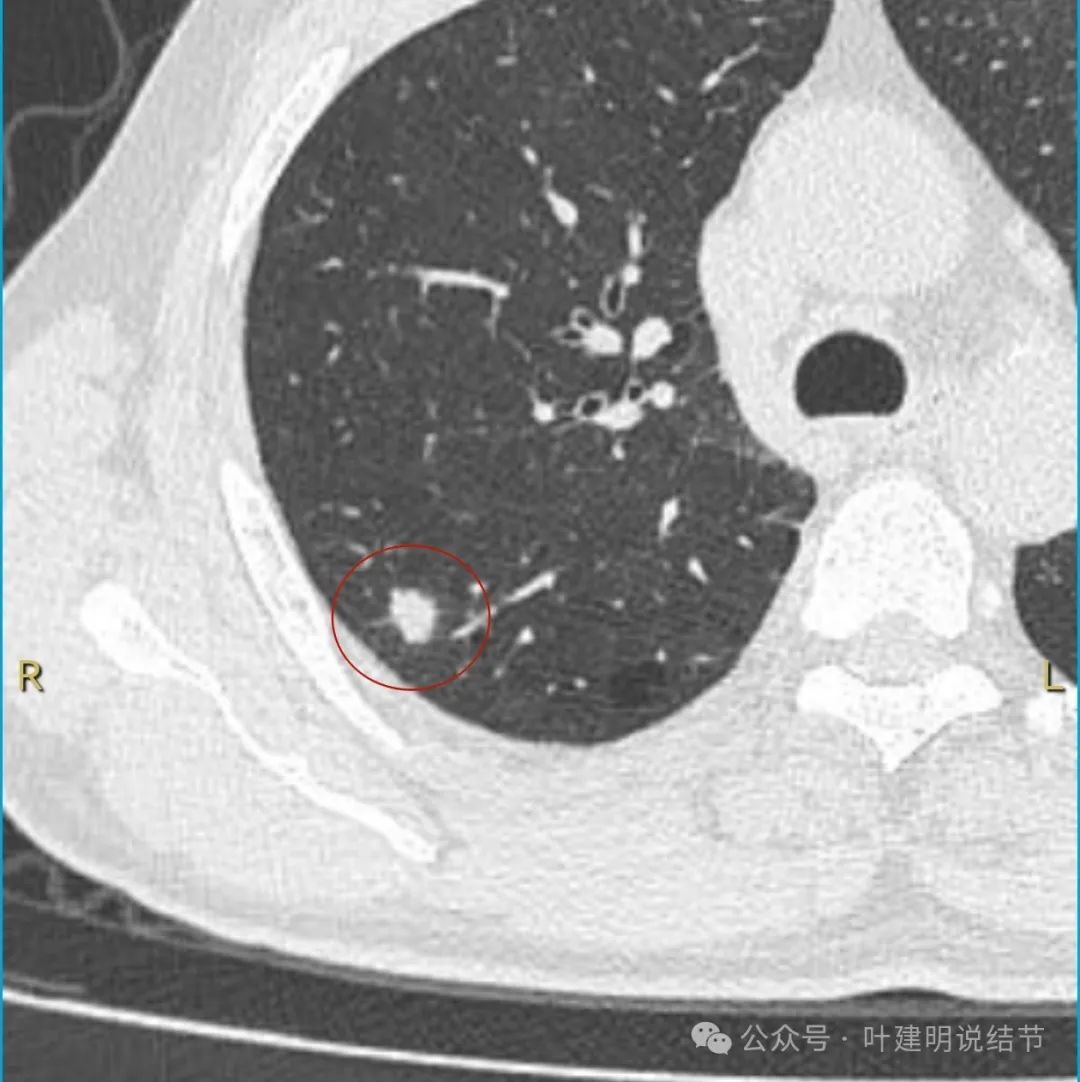
上图层面似稍有膨胀性,表面欠平整,也不光滑。
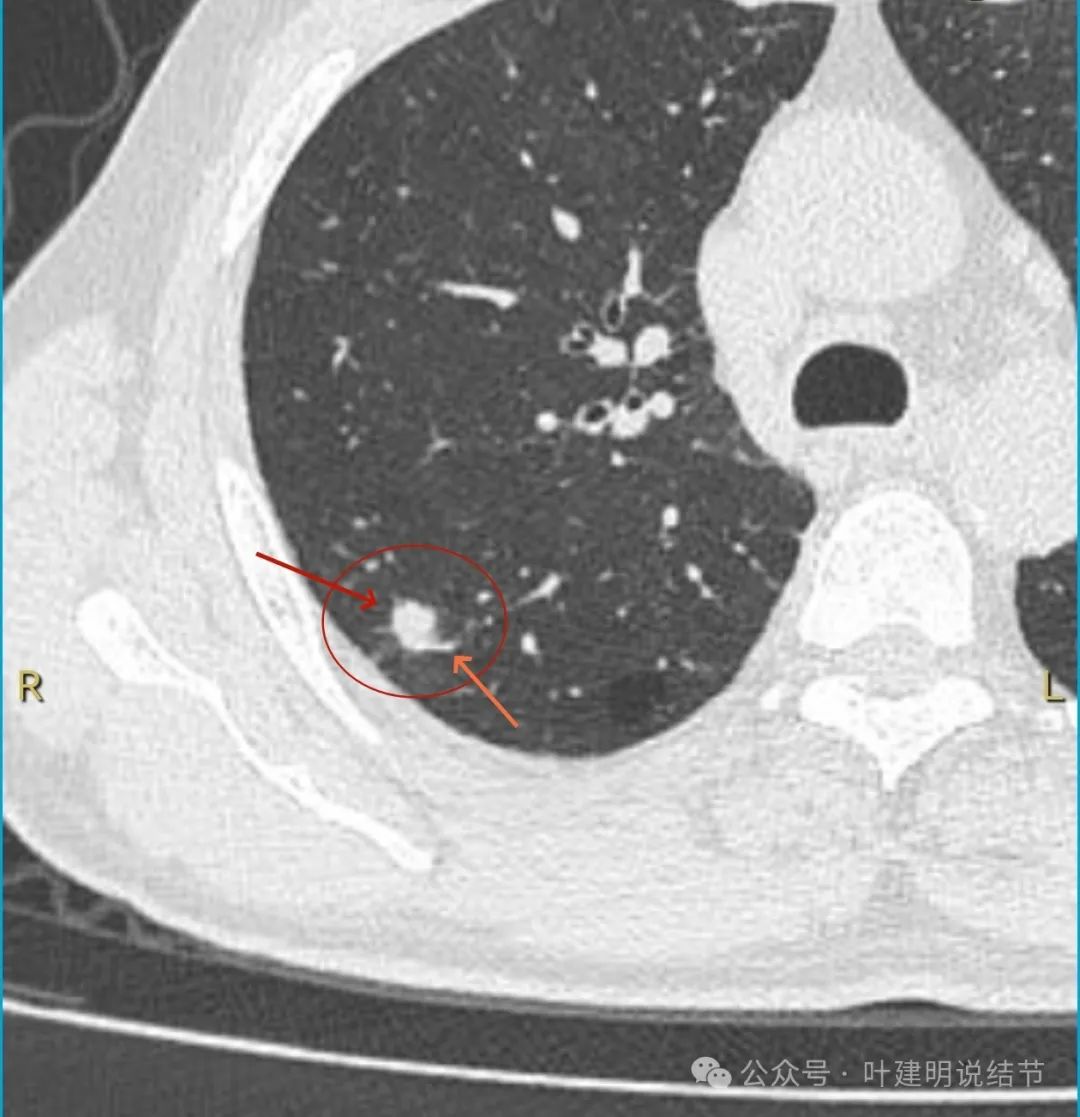
似有小血管贴着。
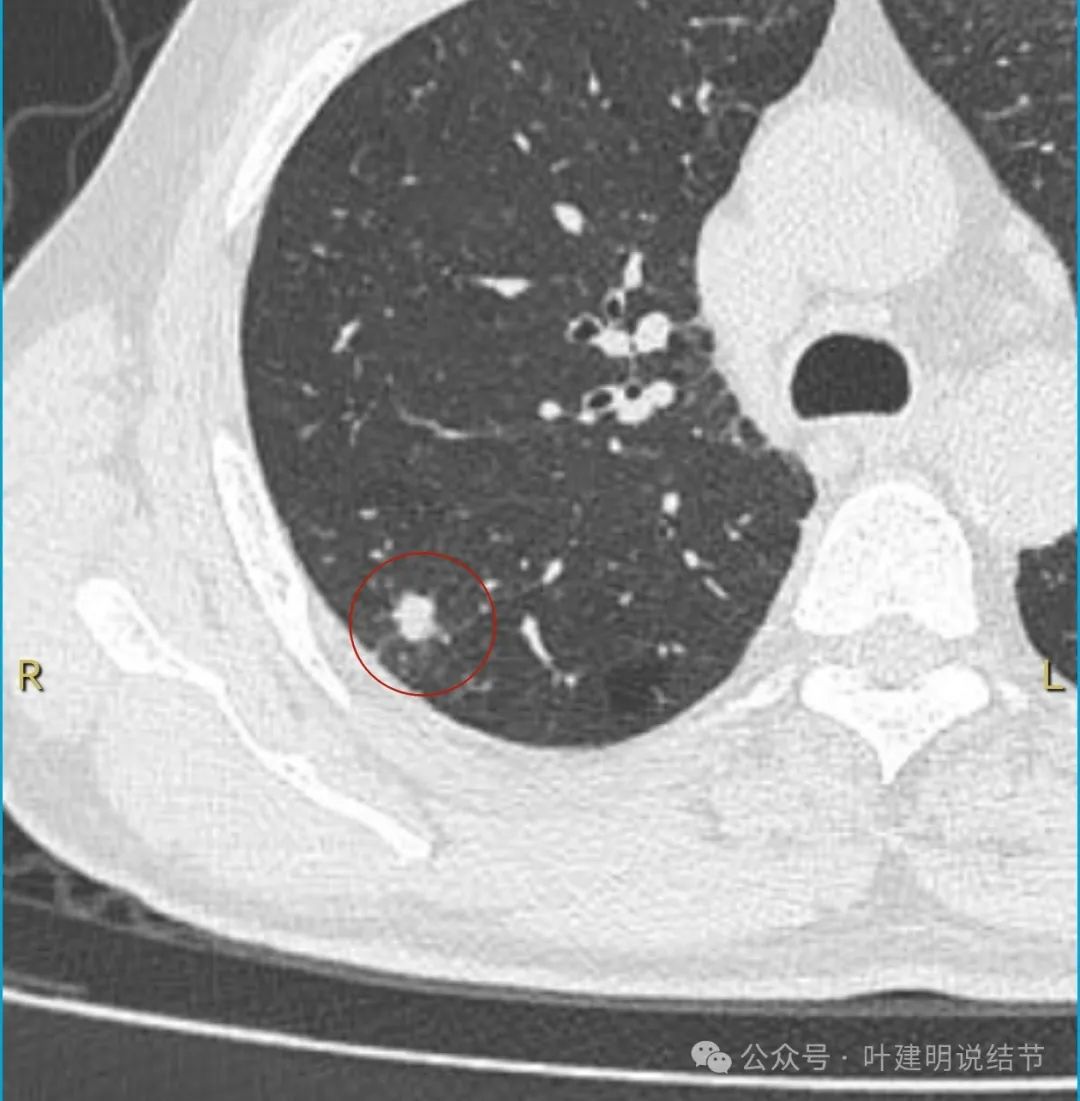
缺乏张力,表面不平。
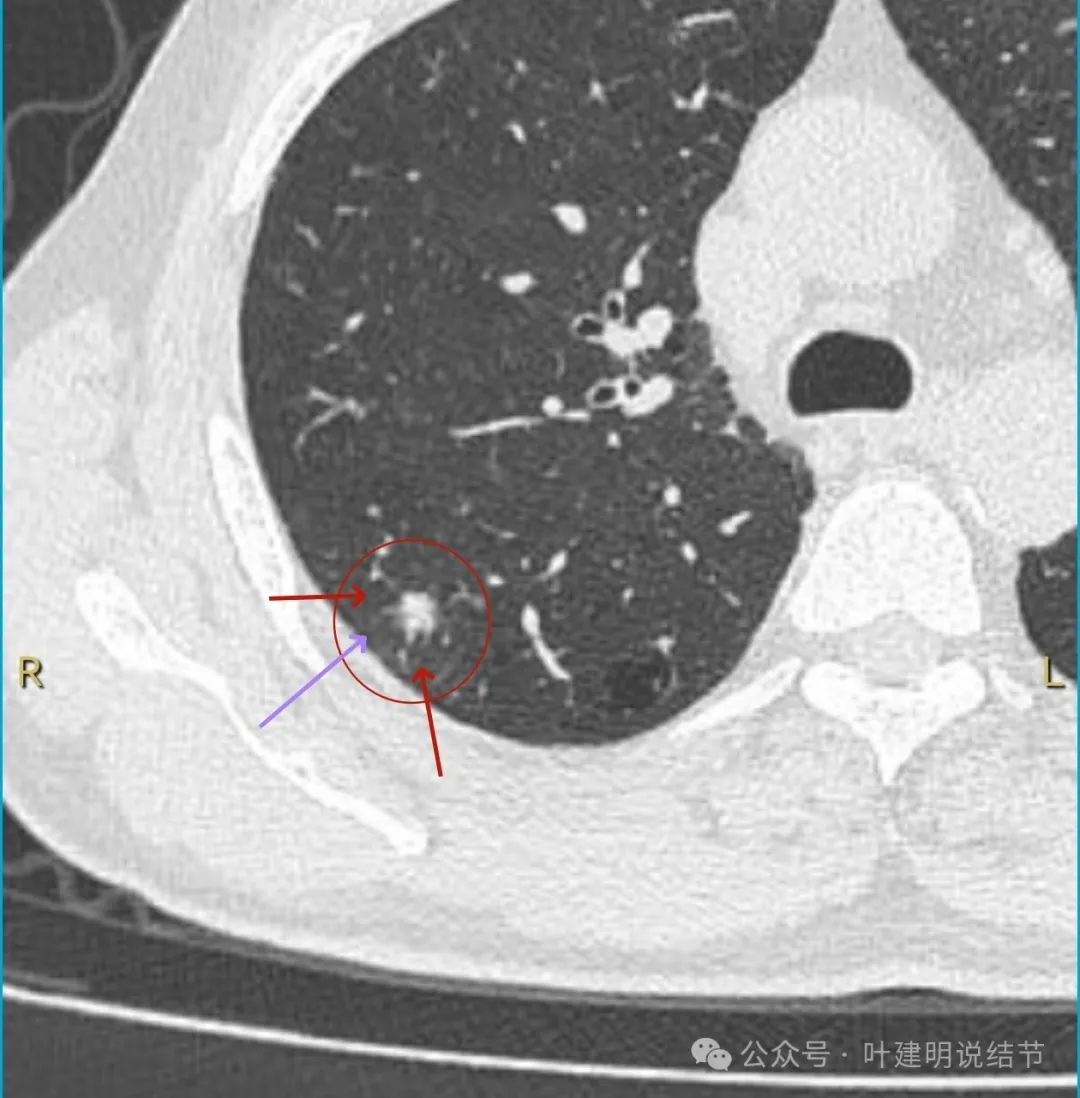
边缘小棘突或粗毛刺样征,密度显得不均匀。
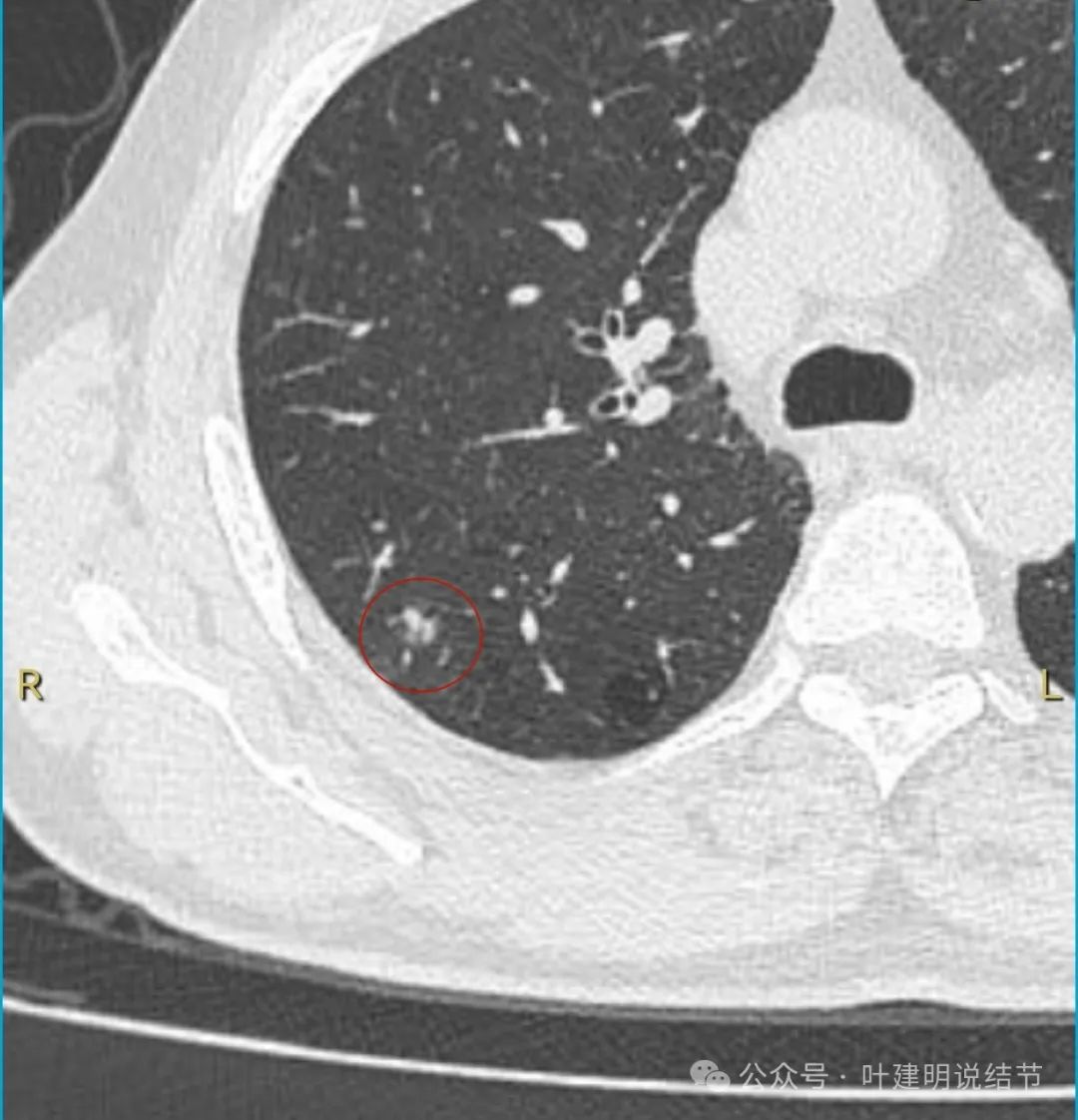
边缘区域密度也不均
影像初印象:
这个病灶从影像上看缺乏膨胀性、收缩力,也不是典型的肿瘤短而锐利的毛刺、分叶征不明显,血管无增粗进入,邻近胸膜但无明显牵拉。不像恶性表现。而且加上进展较快,说是3个月内明显进展,一般炎性的更符合这样生长一些。虽之前有肺癌病史,但转移瘤多圆形或类圆形,多发,从影像上看也不太符合。
此区域不同时间段的对比:
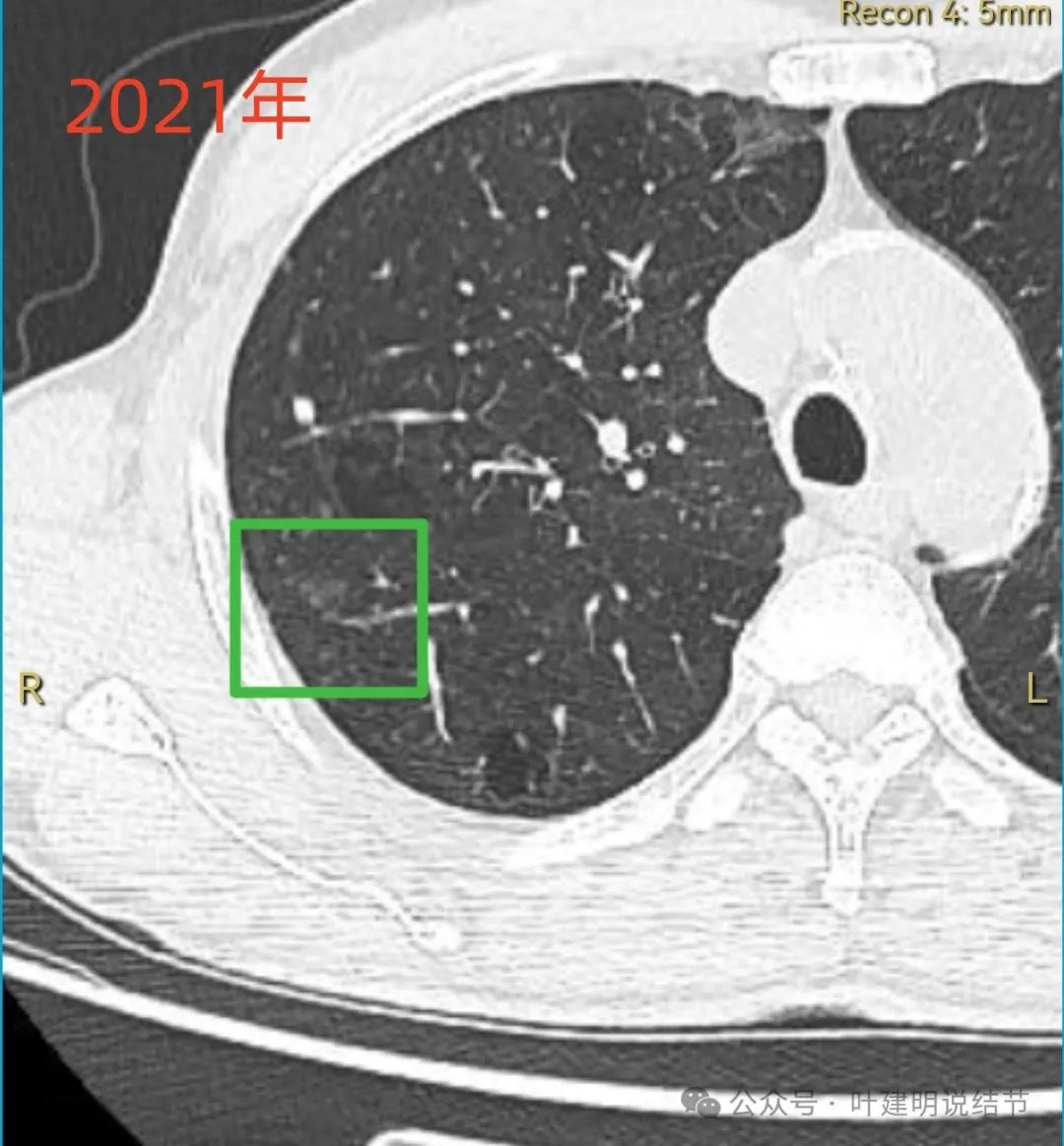
2021年12月前次右肺手术前的影像此处只是略呈斑片状稍模糊影,说不上结节病灶。
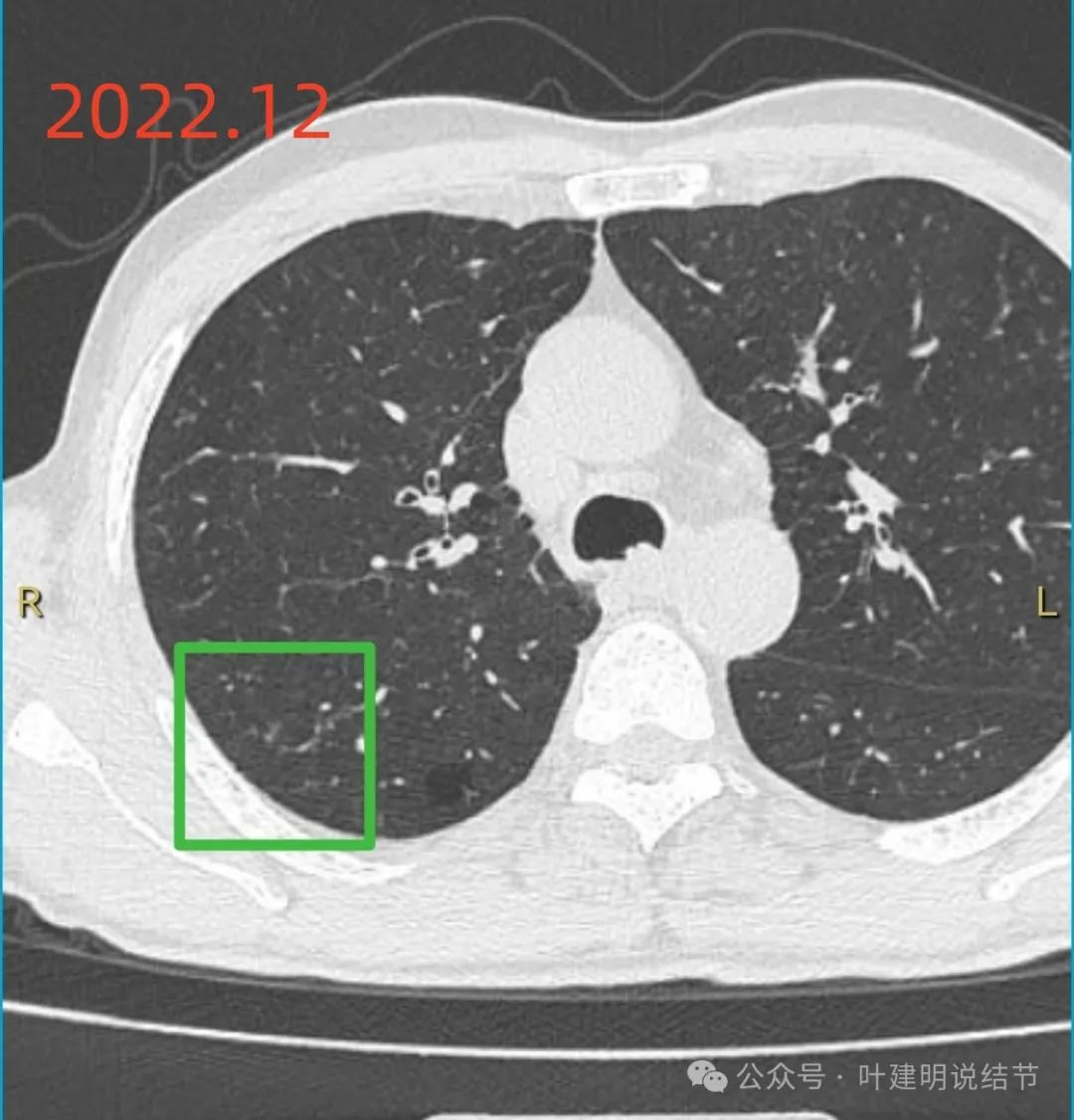
间隔一年时间,到了2022年12月,此处几乎没什么异常了。
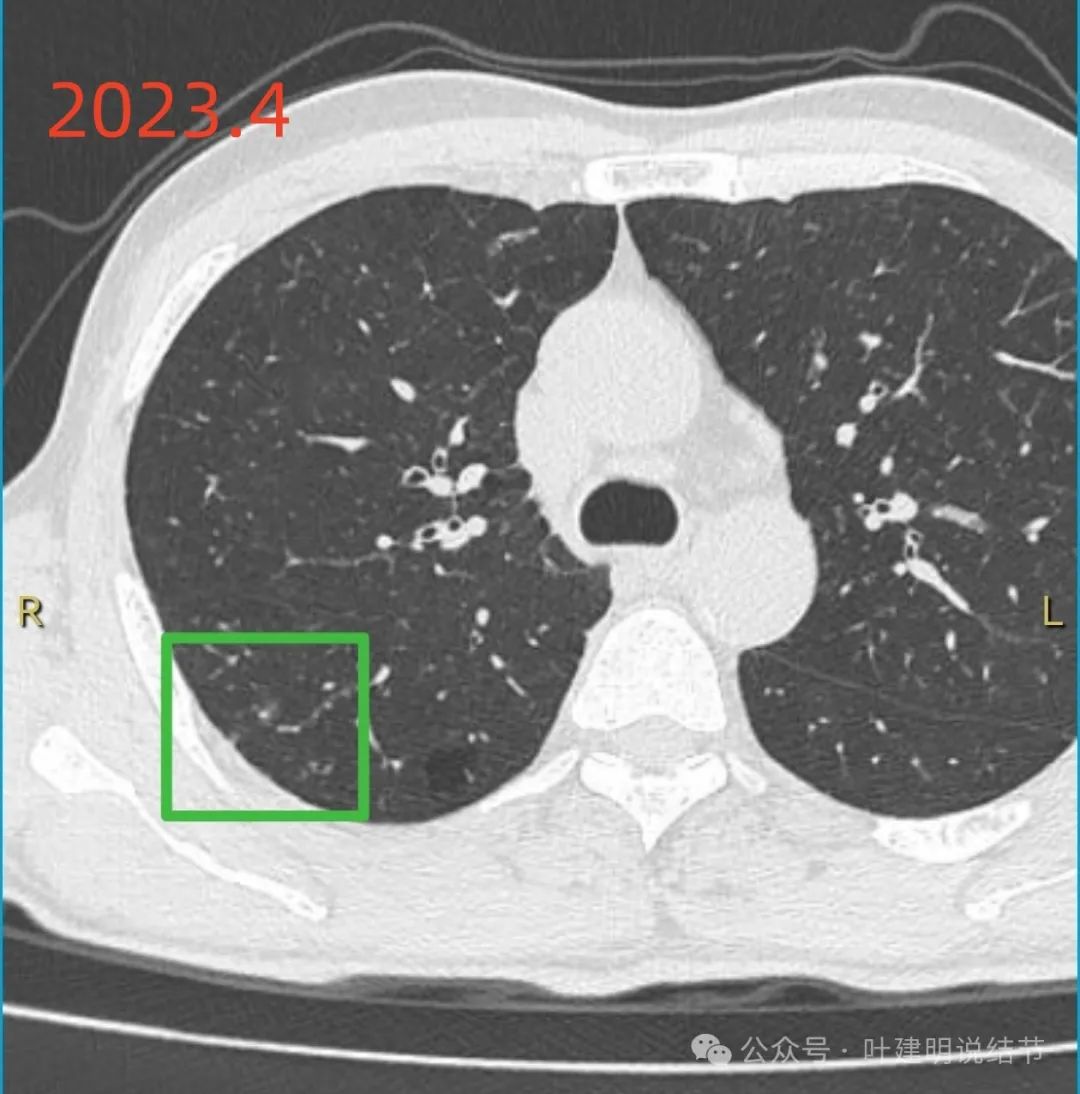
2023年4月时略有小结节,边上有少许磨玻璃影,轮廓显糊。
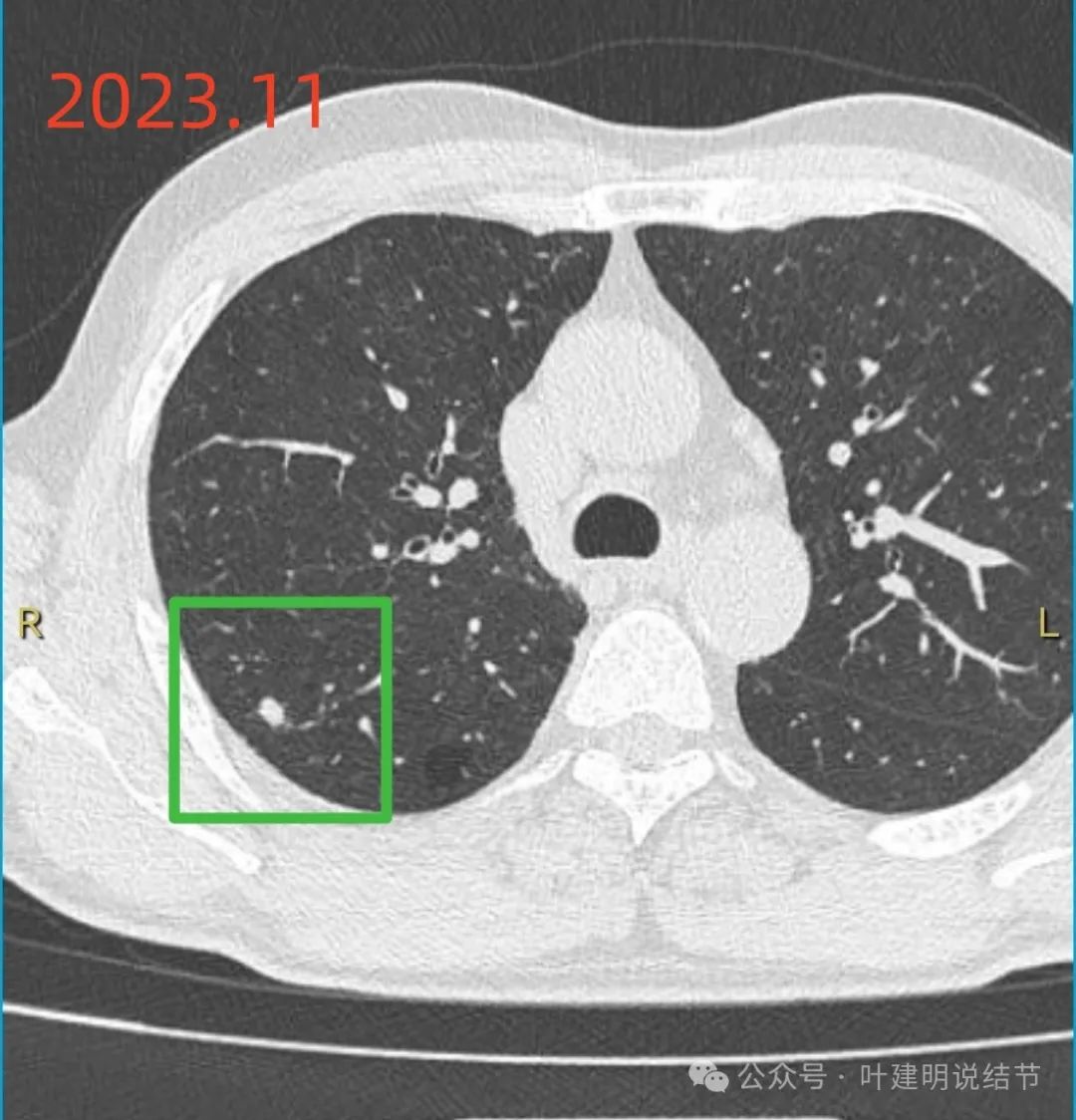
到了2023年11月,病灶较前明显增大,磨玻璃成分不见。
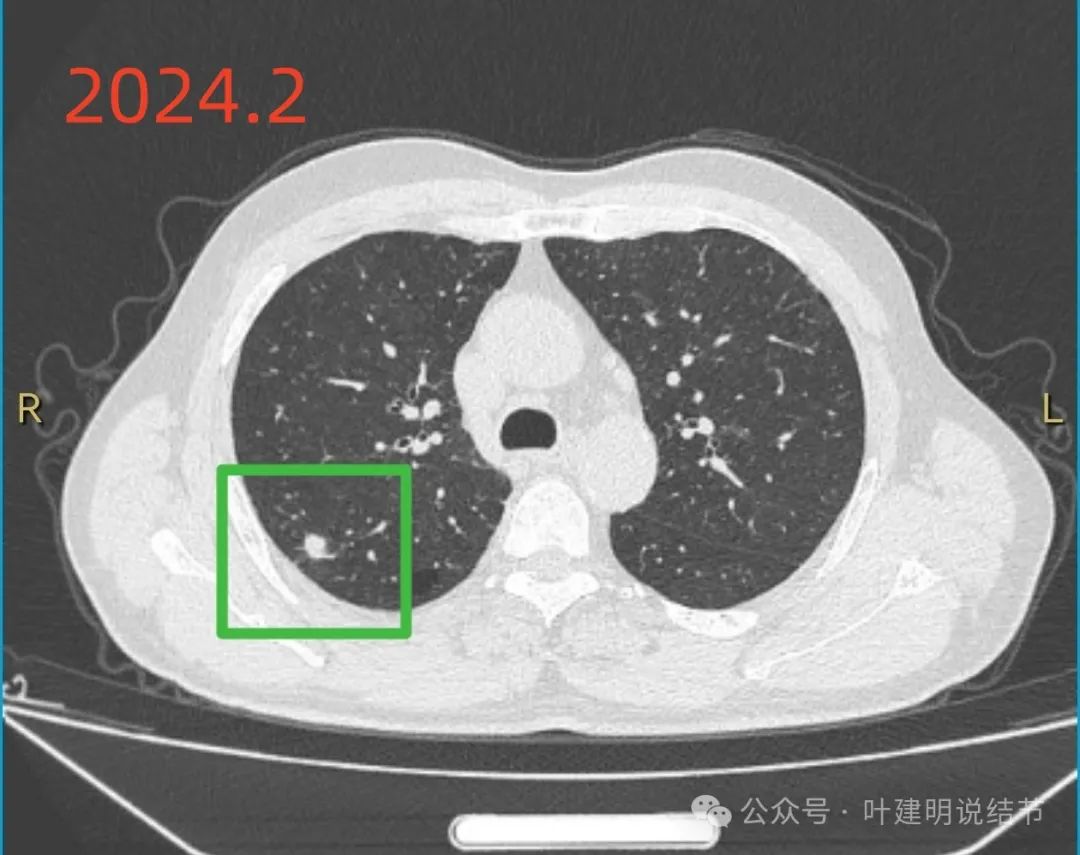
2024年2月病灶较前更趋明显,实性成分,周围出现小血管的样子。
两肺其他部分结节灶情况:
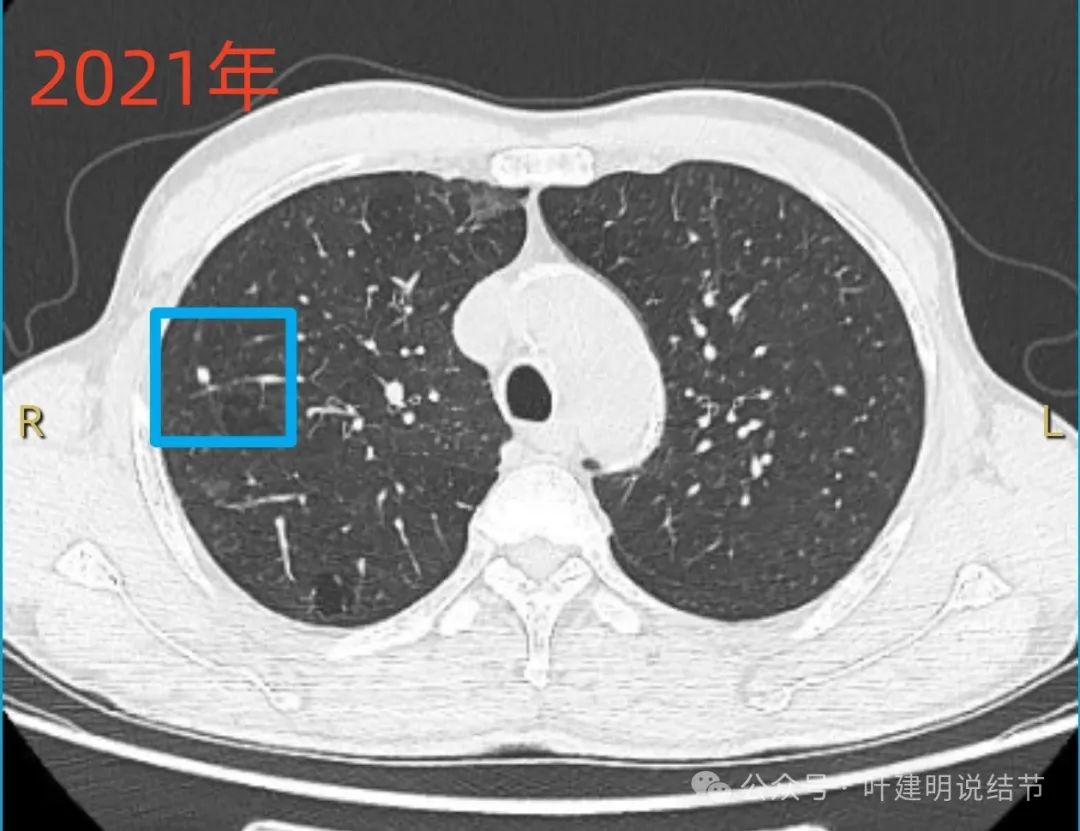
2021年时右上叶另有实性小结节。
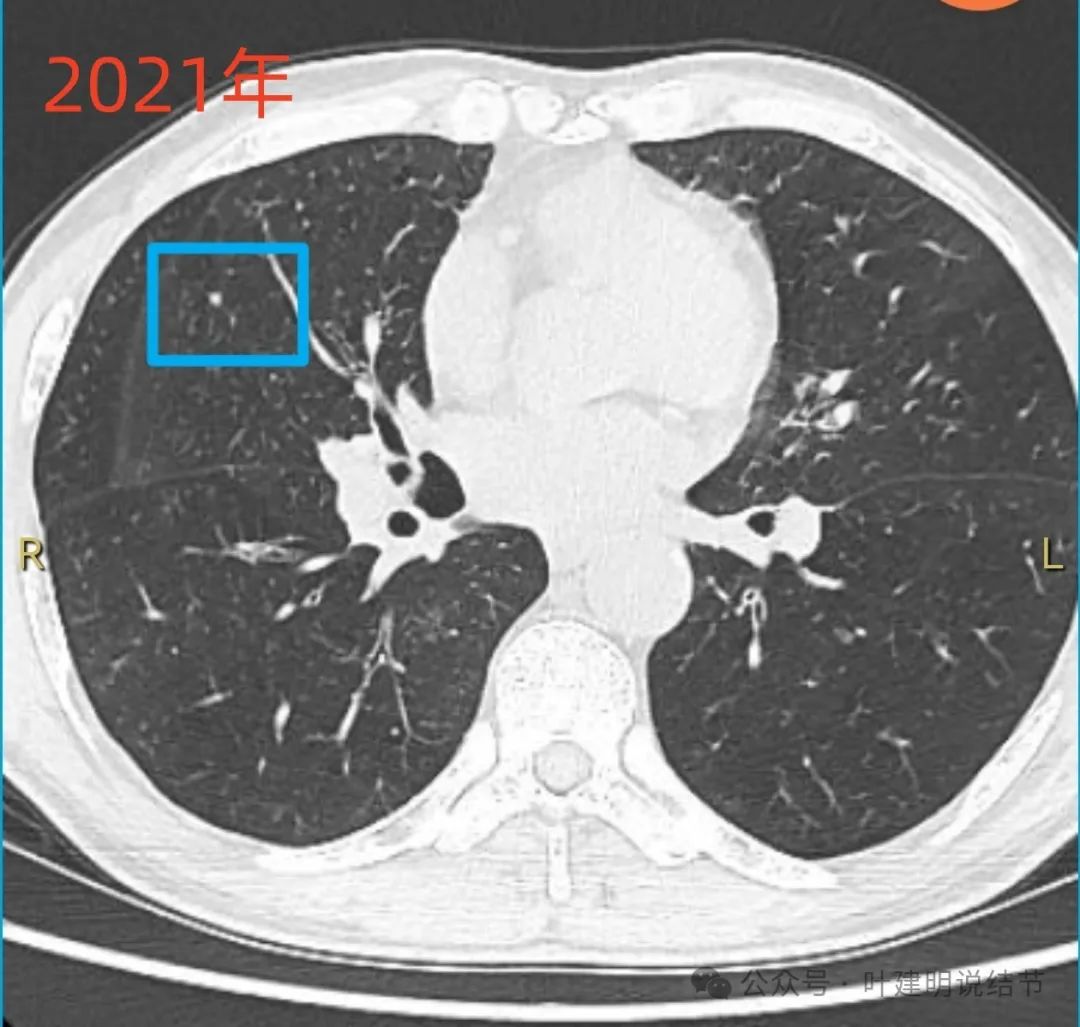
2021年时右中叶也有小的实性结节。
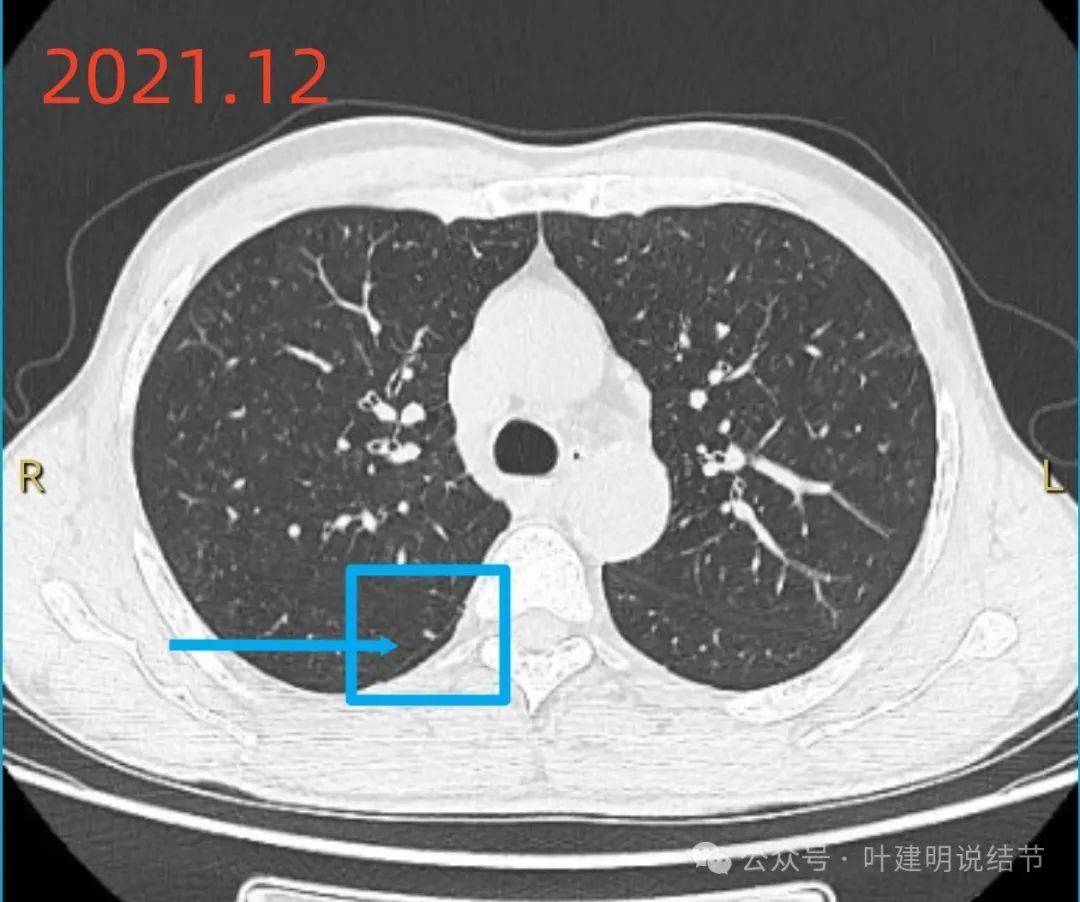
2021年时上叶邻近斜裂处微小结节,偏实性,长条状。
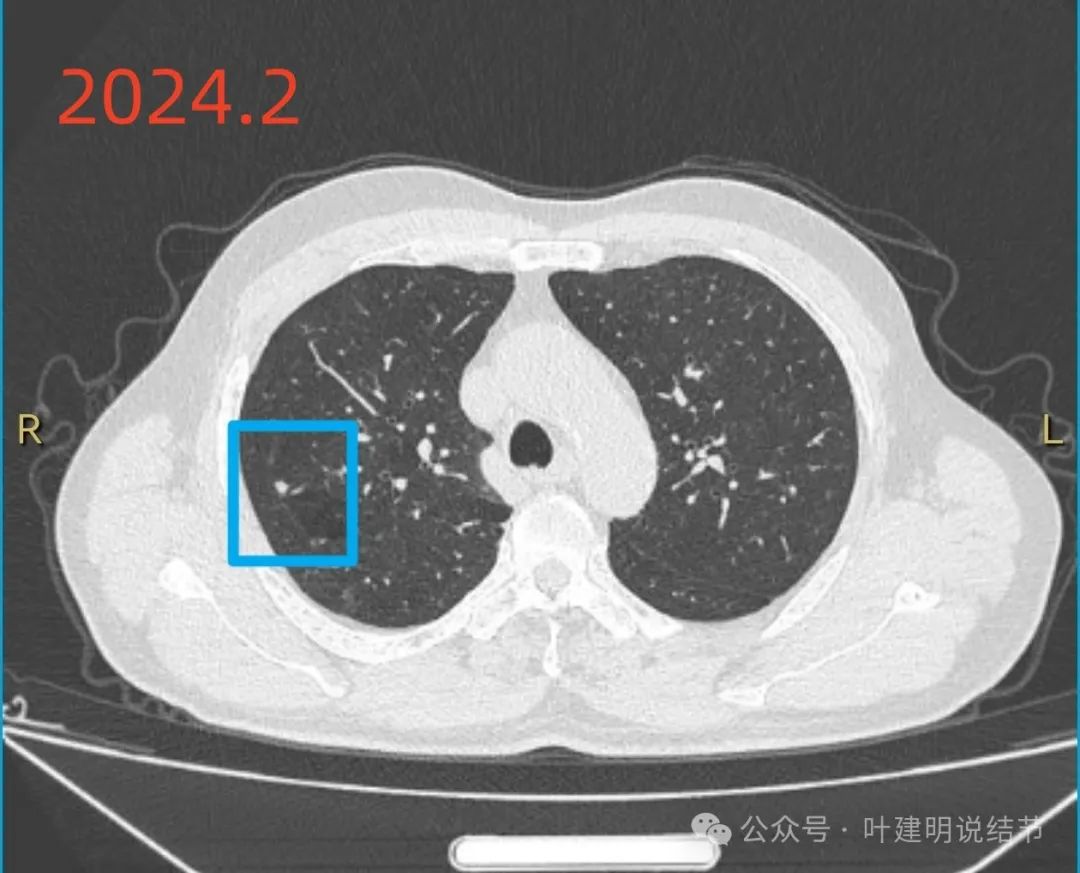
2024年2月右上结节无明显变化。

2024年2月右中叶原结节也无明显变化。

2021年术前病灶,此灶已经手术切除,并证实是中低分化鳞癌。
我的回复:
红色的是原手术切除的病灶,病理是鳞癌的,周围型,也不大,淋巴结均阴性。按说鳞癌相对不容易转移。我们先看余肺原就存在的结节会不会是转移,或会不会恶性。蓝色圈起来的就是术前也已经存在的,它们与2024年时相比并无明显变化,其中带蓝色箭头这处由于下叶的手术的影响后来没有了,但其他的位置均无进展。所以原来存在的余肺实性小结节不是恶性的,是良性的且随访稳定。再来看近期增大的这处,也就是绿色的,基本上是实性密度,但不是很致密的那种,整体轮廓较为清楚,毛刺或分叶等不明显,血管挨得较近,胸膜牵拉不明显。知道它的位置后再回头看不同时期这个位置有无异常,我截图了不同时间段的,发现此处是略有异常的,开始是非常淡的磨玻璃影,模糊,但伴有细小支气管扩张的样子。直到2023年4月仍不明显,只是点状偏高密度伴周围极淡的磨玻璃影,像是少许炎症的样子。到了2023年11月,病灶才比较明显,也是基本实性密度。其表面不光滑,周围较为清晰,也不是很有炎性的特征在,总体上感觉像恶性,但转移瘤这个样子的少见,一般多发且圆形或类圆形,密度较高的常见些。连续层面看,我的感觉此灶良性的可能性大于恶性,最主要不符合恶性的地方:生长这么快的如果是恶性,那应该类型差,分化不好,恶性程度高的才行,而如果恶性程度高,则应该更加致密,更加实一些。换个角度看,如果3个月长大这么多,真恶性,现在予以切除或消融是否能控制其向全身的转移也是未知数。当然若真的转移,更已经是晚期血行转移的,早点治疗与迟点治疗并无太大差别。而用普通感染却也无法解释,那样的话,没有道理3个月内还进展的。所以个人想法是特殊感染(比如隐球菌)首先考虑,其次才是恶性,再次是普通炎症性。建议是先查查隐球菌方面的隐球菌荚膜抗原试验、G试验、GM试验等,并静脉或口服抗炎治疗10-12天,间隔6-8周复查下PET-CT或靶扫描,以提供更多信息,再来考虑。届时仍考虑恶性可能性大,则穿刺活检或消融(如果肺功能吃不消再次手术);届时如果进展不明显或有好转,当然4-6个月再随访。意见供参考!
后续反馈:
患者做了全套的隐球菌与真菌没有发现感染,后来做了穿刺活检并消融,病理是低分化癌,但还没有确定分型。
感悟:
这个病例我虽然也没有排除恶性的考虑,但确实因为收缩力不够、膨胀性不明显以及生长太快等因素不放在首位诊断。当然若能排除特殊感染,那是恶性的概率要增加的。回头看我们能有什么经验能吸取或借鉴,我想有几下几点是要注意的:1、此灶在2023年4月之前应该与后来的病灶不具相关性,磨玻璃过淡,轮廓也不清。真正病灶的出现是2023年4月点状高密度结节;2、如果盯着这点状实性结节,在其随访过程过程中,2023年4月到2023年11月,再到2024年2月是逐渐进展的,这虽然用特殊感染能解释,但用恶性肿瘤,特别是分化程度若不好,恶性程度偏高的当然同样能解释的;3、原先手术的右下叶病灶我们发现它也是缺乏收缩力、毛刺不明显、膨胀性不强的,其实与新发的这个病灶影像特征上是类似的。所以原先下叶的病灶能是中低分化鳞癌,此灶当然也会;4、转移瘤的表现不能总是想着典型的多发、圆形或类圆形、边缘光滑的形态。新发病灶如果与原发灶形态类似,是不是更能说明可能是转移性的?5、特殊感染若是结核,它又没有卫星病灶;若是隐球菌,它不单是单发,而且晕征也不明显。如果再加上相关化验不支持,更不能由于我们自己倾向良性而考虑时牵强的往良性靠。而是要从恶性、风险更高的角度先考虑,真的有依据排除恶性才该考虑风险更小的良性可能性;6、个人的想法其实对于这种边缘部位的病灶,如果肺功能勉强能行,实际上仍是胸腔镜下局部切了送病检更好,毕竟切掉少许肺组织对肺功能影响有限,但却完整取得肿瘤组织,可更从容送病理化验、免疫组化、基因检测以及免疫检查点检查,还可与原发灶对比相关信息,为判断是否为转移提供更多依据。在后续交流中,结友也说,由于消融时取的标本少,做了病理后大概不够再进行其他检测。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#肺结节# #肺鳞癌# #鳞癌# #低分化癌#
133